Систолические шумы регургитации
1. Какие особенности характерны для всех систолических шумов регургитации?
а. Ранние компоненты (если таковые имеются) начинаются одновременно с первым сердечным тоном. Если выслушиваются поздние систолические компоненты, то они всегда продолжаются до второго тона или даже после его окончания на соответствующей стороне. Однако наиболее часто они носят пансистолический характер.
б. Если отверстие мало и имеется высокий градиент давления, то шум обычно тихий, в основном высокочастотный и дующий.
в. Шумы регургитации после продолжительной диастолы в большинстве случаев не изменяются (редкие исключения из этого правила рассматриваются на стр. 326).
Примечание:
Для имитации разнообразных высокочастотных дующих шумов следует протяжно прошептать «хааа», «хооо» или «шшшш» или же прижать мембрану стетоскопа к ладони и выслушивать звуки, возникающие при проведении подушечками пальцев по тыльной поверхности кисти.
2. Каковы преимущества и недостатки использования терминов «пансистолический» и «голосистолический» для описания шумов, которые начинаются одновременно с первым и заканчиваются после второго сердечного тона?
Holos — это греческое слово, означающее «целиком», «полностью», «совершенно» и «все». Следовательно, термин «голосистолический» имеет только одно значение, которое хорошо описывает время появления такого шума (т.е. между первым и вторым сердечными тонами). В то же время пан- — это настолько универсальная и широко используемая приставка с таким хорошо понятным значением «всё», что не следует использовать такую непривычную приставку, как голо- только ради педантического пуризма. Приставка holo по всей вероятности стала популярной в англоязычных странах потому, что она имеет одинаковое значение с наречием wholly (целиком) и достаточно сходна с ним по звучанию, чтобы хорошо запоминаться.
Примечание:
Шум регургитации, который продолжается достаточно длительное время после второго тона для того, чтобы аускультативно восприниматься как достигающий диастолы, называется непрерывным шумом.
Влияние продолжительное диастолы на левосторонние шумы регургитации
1. Каким образом изменяется громкость левосторонних шумов регургитации (например, выслушиваемых при митральной регургитации или при дефекте межжелудочковой перегородки) после внезапной продолжительной диастолы?
Громкость шума обычно остается неизменной (рис. 1). (Оценка изменений шума после длительной диастолы является одним из наилучших способов отличить шум изгнания от шума регургитации, особенно в том случае, когда не выслушивается ни один из сердечных тонов.)
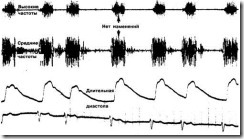
Рис. 1. Представлена зарегистрированная в области верхушки сердца высоко- и среднечастотная фонокардиограмма, а также синхронная с нею наружная каротидная сфигмограмма 45-летней женщины, у которой имела место умеренно выраженная хроническая митральная недостаточность ревматического генеза, и на фоне монотерапии сердечными гликозидами практически отсутствовали какие-либо симптомы. В связи с мерцательной аритмией у больной возникают короткие и длительные диастолические паузы. Фонокардиограмма показывает, что громкость шума после длительной диастолы не увеличивается по сравнению с диастолами малой и средней продолжительности
Примечание:
Если пауза обусловлена преждевременным желудочковым сокращением, то следует сравнивать постэкстрасистолическое предсердное сокращение не с экстрасистолой, а со следующим за ней нормальным сердечным циклом. Желудочковая экстрасистола может быть настолько ранней, что левый желудочек не успеет сколько-нибудь существенно наполниться. Соответственно, громкость шума, обусловленного самим по себе преждевременным желудочковым сокращением, не имеет никакого значения.
2. Почему после продолжительной диастолы левосторонний шум регургитации обычно не становиться громче, несмотря на увеличенный объем крови в левом желудочке?
При митральной регургитации, дефекте межжелудочковой перегородки и персистирующем артериальном протоке в левом желудочке во время систолы имеются два выходных отверстия. Объем крови, изгоняемый через эти отверстия, определяется относительным сопротивлением дистальнее каждого из них. При преждевременном желудочковом сокращении уменьшается ударный объем, благодаря чему аортальное давление становится ниже обычного. Во время последующей продолжительной диастолы давление дистальнее аортального клапана еще больше снижается благодаря более продолжительному времени, необходимому для поступления крови в периферическое сосудистое русло. Таким образом, к началу следующей систолы сопротивление на аортальном клапане становится настолько низким, что кровь изгоняется главным образом в аорту, и значительно меньшее ее количество выбрасывается ретроградно через другое отверстие. На первый взгляд может показаться, что шум при этом должен становиться тише. Однако благодаря увеличенному объему левого желудочка в конце продолжительной диастолы абсолютное количество ретроградно изгоняемой через дополнительное отверстие крови остается практически таким же, что и после диастолических интервалов обычной продолжительности.
Примечание:
При митральной регургитации и дефекте межпредсердной перегородки объем ретроградного кровотока на протяжении фазы изоволюмического сокращения после длительной паузы в действительности возрастает. Однако это увеличение не затрагивает громкость шума на протяжении большей части систолы, во время которой регургитация не увеличивается.
3. В каких случаях шум митральной регургитации после длительной диастолической паузы становится тише?
а. При пролапсе митрального клапана.
б. При дисфункции сосочковых мышц в тех случаях, когда митральная регургитация обусловлена ишемией или — реже — фиброзом миокарда. Длинная диастола может уменьшить ишемию миокарда благодаря тому, что увеличивается время перфузии коронарных артерий и уменьшается постнагрузка за счет более продолжительного снижения давления в аорте.
Примечание:
У пациентов с синдромом WPW типа В, при котором правый желудочек сокращается раньше левого, шум митральной регургитации после длительной диастолы становится громче, однако причины такой аускультативной динамики неизвестны. Синдром WPW указанного типа также позволяет легче выявить шум трикуспидальной регургитации и невинные шумы изгнания.
Шумы митральной регургитации
Терминология
1. Почему термин «митральная регургитация» может быть предпочтительнее, чем термины -«несостоятельность митрального клапана» или -«митральная недостаточность», хотя примерно равное число кардиологов отдают предпочтение каждому из них?
В англоязычной литературе аббревиатурой MI обозначаются как несостоятельность (mitral incompetence) и недостаточность (mitral insufficiency), так и инфаркт миокарда (myocardial infarction). При использовании термина «митральная регургитация» (mitral regurgitation) и, соответственно, аббревиатуры MR, никакой терминологической путаницы не возникает.
Примечание:
Термин «регургитация» описывает направление потока крови, а термины «несостоятельность» и «недостаточность» характеризуют состояние клапана. Однако несостоятельность клапана может не сопровождаться регургитацией (например, при пролапсе митрального клапана, когда клапан издает щелчок [click]). Ради терминологического единообразия в настоящем издании мы используем термины аортальная, легочная и трикуспидальная регургитация вместо несостоятельности или недостаточности аортального клапана, клапана легочной артерии и трехстворчатого клапана.
Этиология
1. Каковы четыре наиболее распространенные причины, обусловливающие появление шумов митральной регургитации у взрослых?
Пролапс створок митрального клапана в левое предсердие, дисфункция сосочковых мышц, ревматический клапанный порок и разрыв сухожильной хорды.
Примечания:
а. Редкими причинами митральной регургитации у взрослых являются миксома левого предсердия, кальцифицированное фиброзное кольцо митрального клапана и дефект эндокардиальных подушечек (открытый атриовентрикулярный канал) с расщепленной передней створкой. Расщепленный митральный клапан также может иметь место и при вторичном дефекте межпредсердной перегородки (дефекте овальной ямки), однако такие случаи редки.
б. При кальцификации фиброзного кольца примерно в 10% случаев наблюдается тяжелая митральная регургитация. У большинства таких пациентов также выслушивается шум аортального склероза.
2. Помимо дефекта эндокардиальных подушечек, какие наиболее вероятные причины обусловливают появление шума митральной регургитации на верхушке сердца у детей младшего возраста?
а. Вторичная дисфункция сосочковых мышц при аномальном отхождении левой коронарной артерии от легочного ствола или при эндокардиальном фиброэластозе.
б. Острый миокардит.
в. Миксоматозная дегенерация митрального клапана в сочетании с синдромом Марфана или без него.
Примечание:
При синдроме Марфана примерно в 50% случаев отмечается митральная регургитация.
г. Аномалия Эбштейна, затрагивающая левый предсердно-желудочковый (в сущности трехстворчатый) клапан, при корригированной транспозиции магистральных сосудов.
3. Какие факты свидетельствуют о том, что дилатация фиброзного кольца митрального клапана сама по себе редко является причиной митральной регургитации?
а. У многих пациентов со значительной дилатацией сердца (например, вследствие аортальной регургитации) митральная регургитация отсутствует.
б. Площадь поверхности выгибающихся створок митрального клапана более чем в два раза превосходит отверстие последнего.
в. Выраженная дилатация левого желудочка может вовсе не сопровождаться расширением фиброзного кольца. Иными словами, дилатируется главным образом средний участок левого желудочка между верхушкой и основанием сердца.
г. Фиброзно-мышечный участок фиброзного кольца сокращается во время систолы и действует наподобие сфинктера. (У собак площадь фиброзного кольца в систолу уменьшается примерно на 10%—50%.) Кальциноз препятствует нормальному систолическому сокращению фиброзного кольца и может обусловливать митральную регургитацию практически любой степени. (При кальцификации нарушается также дилатация последнего и может возникать умеренно выраженный митральный стеноз.)
Примечание:
Дилатация левого желудочка обусловливает митральную регургитацию не только за счет расширения фиброзного кольца, но и благодаря смещению кнаружи сосочковых мышц, тянущих створки по направлению к верхушке сердца. Расширение левого желудочка приводит к появлению митральной регургитации лишь в том случае, когда его форма изменяется с эллипсовидной на сферическую, благодаря чему сосочковые мышцы смешаются латерально, тянут за собой створки в сторону верхушки сердца и, таким образом, препятствуют полному закрытию митрального клапана.
4. В каких случаях при корригированной транспозиции магистральных артерий возникает шум, имитирующий шум митральной регургитации?
При корригированной транспозиции дискордантно расположены оба магистральных сосуда и оба желудочка. Иными словами, расположенный слева анатомический правый желудочек изгоняет кровь в аорту, но снабжается кровью через трехстворчатый клапан. (Вам будет несложно запомнить, что клапаны сохраняют связь с соответствующим желудочком, а не с предсердием потому, что к их створкам прикрепляются сухожильные хорды и сосочковые мышцы.) Если возникает трикуспидальная регургитация, как, например, при аномалии Эбштейна (смещение вниз деформированного трехстворчатого клапана), то она будет казаться митральной регургитацией. Регургитация левого атриовентрикулярного (трехстворчатого) клапана при корригированной транспозиции магистральных сосудов наблюдается очень часто. Было показано, что источником шума в отсутствие аномалии Эбштейна является аномальное прикрепление сухожильных хорд к левому атриовентрикулярному клапану.
5. Каковы обычные причины шумов дисфункции сосочковых мышц?
Недавний или старый инфаркт миокарда в сочетании с фиброзом сосочковых мышц или без него. Инфаркт стенки желудочка в основании сосочковых мышц или преходящая ишемия этой области во время ангинозного приступа могут обусловить выраженную митральную регургитацию даже при неизмененных сосочковых мышцах.
Примечания:
а. При фиброзе сосочковых мышц митральная регургитация во многих случаях полностью отсутствует. В экспериментальных исследованиях на собаках не удалось вызвать значительную митральную регургитацию посредством искусственной ишемизации сосочковой мышцы, за исключением тех случаев, когда ишемия сосочковой мышцы сочеталась с инфарктом левого желудочка у основания последней. Аномальное отхождение коронарной артерии от легочного ствола может стать причиной митральной регургитации у детей младшего возраста, которая, по-видимому, обусловлена инфарктом сосочковой мышцы и стенки желудочка в ее основании.
б. Обусловленные острым инфарктом миокарда шумы дисфункции сосочковых мышц примерно в 10% случаев исчезают еще до того момента, когда пациент покинет стационар.
6. Каким образом гипертрофический субаортальный стеноз (гипертрофическая обструктивная кардиомиопатия) вызывает митральную регургитацию?
а. Во время систолы передняя створка митрального клапана может притягиваться вниз к межжелудочковой перегородке и удаляться от задней створки. Это смещение передней створки обусловлено как аномальным углом, под которым переднебоковая сосочковая мышца прикрепляется к сильно гипертрофированной перегородке, так и эффектом Бернулли, возникающим в потоке крови, выбрасываемой с высокой скоростью позади передней створки митрального клапана.
б. При гипертрофическом субаортальном стенозе возникающая во время систолы облитерация полости левого желудочка может до такой степени сужать отверстие митрального клапана, что створки последнего становятся избыточными, не помещаются в левом желудочке и, соответственно, пролабируют в левое предсердие.
Дисфункция сосочковой мышцы
1. Каким образом разные виды дисфункции сосочковых мышц могут обусловливать возникновение различных по форме шумов митральной регургитации?
а. Появление шумов митральной регургитации при отсутствии сокращения и, соответственно, при непропорциональной длине сосочковой мышцы объясняется следующим механизмом. Если одна из сосочковых мышц не может сокращаться или прикреплена своим основанием к некротизированному участку миокарда, то совокупная длина этой мышцы и сухожильных хорд больше, чем с противоположной стороны желудочка, где миокард и неизмененная сосочковая мышца сокращаются нормально. По мере того как повышается давление и уменьшается полость левого желудочка, участок створки митрального клапана в месте прикрепления относительно удлиненных сухожильных нитей и сосочковой мышцы все больше и больше выдается в левое предсердие и служит источником шума, нарастающего ко второму сердечному тону.
б. Если сосочковая мышца укорочена за счет выраженного фиброза или же прикреплена к аневризме или дилатированному акинетичному участку миокарда, то регургитация носит пансистолический характер. При этом если основной причиной обратного кровотока является дилатация левого желудочка, то может возникать убывающий шум. Если прикрепленный к интактной сосочковой мышце участок створки митрального клапана в середине систолы не может опереться на противоположную створку из-за слишком выраженного укорочения связанных с нею сосочковой мышцы и сухожильных хорд, то неизмененная створка может внезапно сместиться вверх, благодаря чему возникает не связанный с изгнанием крови мезосистолический щелчок или поздний систолический шум (рис. 2).
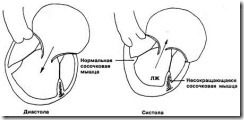
Рис. 2. Отсутствие сокращения одной из сосочковых мышц может привести к тому, что совокупная длина этой мышцы и прикрепленных к ней сухожильных хорд при уменьшении левого желудочка станет относительно больше, чем с противоположной стороны. При этом весьма вероятно возникновение шума, громкость которого неуклонно увеличивается на протяжении систолы (шум, нарастающий ко второму сердечному тону)
Примечание:
При переднеперегородочном инфаркте миокарда зачастую возникает митральная регургитация, сопровождающаяся расширением фиброзного кольца митрального клапана. Соответственно, сам по себе переднеперегородочный инфаркт миокарда не вызывает дисфункцию сосочковых мышц за исключением тех случаев, когда исходно существовал субстрат для пролапса митрального клапана. Если митральная регургитация возникает при задненижнем инфаркте миокарда, то фиброзное кольцо митрального клапана не расширяется, и шум в большинстве случаев целиком обусловлен дисфункцией сосочковой мышцы.
2. Каким образом форма или громкость шума митральной регургитации позволяет судить о том, обусловлена ли последняя ревматической атакой или дисфункцией сосочковой мышцы?
а. Если шум нарастает ко второму сердечному тону, то он, по всей вероятности, обусловлен дисфункцией сосочковой мышцы. Шум митральной регургитации ревматического генеза редко усиливается к окончанию систолы, за исключением фазы выздоровления после острой атаки ревматизма. Такой шум обычно выслушивается у больных младше 20 лет, которые несколько месяцев назад перенесли острую ревматическую атаку, сопровождавшуюся пансистолическим шумом.
б. Дисфункция сосочковой мышцы при гипертрофическом субаортальном стенозе (гипертрофической обструктивной кардиомиопатии) практически всегда проявляется убывающим шумом. Поэтому если у таких больных на верхушке выслушивается пансистолический шум, то следует заподозрить сочетанную митральную регургитацию ревматической этиологии. Такой шум, по всей вероятности, будет становиться громче в положении сидя на корточках и сохранится после оперативного вмешательства по поводу гипертрофической обструктивной кардиомиопатии.
в. Если по мере компенсации недостаточности кровообращения громкость шума возрастает, то следует заподозрить фиксированную митральную регургитацию ревматической этиологии. Шумы дисфункции сосочковой мышцы обычно становятся тише, т.к. при уменьшении сердечной недостаточности уменьшаются и размеры сердца.
г. Наличие четвертого сердечного тона определенно свидетельствует о дисфункции сосочковой мышцы. Ревматическая митральная регургитация редко сопровождается четвертым тоном сердца.
д. Шумы дисфункции сосочковой мышцы, причиной которой является ишемическая болезнь сердца, часто становятся тише после длительных диастолических пауз. (Объяснение приведено на стр. 326.) е. Первый сердечный тон в сочетании с шумом дисфункции сосочковой мышцы зачастую становится громче обычного. По всей вероятности, это обусловлено часто наблюдаемой при ишемической болезни сердца симпатической гиперстимуляцией миокарда.
Примечание:
Разрыв сосочковой мышцы является осложнением инфаркта миокарда и сопровождается физикальными признаками внезапной тяжелой митральной регургитации, имитирующими наиболее тяжелый разрыв сухожильной хорды. В то же время тяжесть митральной регургитации настолько велика, что, учитывая сопутствующее повреждение сердечной мышцы вследствие инфаркта миокарда, громкость шума при разрыве сосочковой мышцы лишь в редких случаях превышает 3 степень из 6, и, соответственно, редко сопровождается пальпируемым дрожанием. Эти находки при физикальном обследовании помогают отличить рассматриваемый шум от шума при разрыве межжелудочковой перегородки, громкость которого в 50% случаев соответствует 4 степени и более.
Разрыв сухожильной хорды
1. Сколько хорд прикрепляется к обеим створкам митрального клапана?
Около 120. На каждой сосочковой мышце имеется примерно по 5 головок, к каждой из которых прикрепляется около 10 хорд. Каждая их этих хорд разделяется два или три раза, перед тем как прикрепиться к соответствующей створке (рис. 3).

Рис. 3. Спонтанный разрыв обычно происходит вблизи головки сосочковой мышцы и затрагивает, по меньшей мере, от 5 до 10 хорд третьего порядка. При эндокардите может разрываться только небольшое количество терминальных ветвей
Примечание:
Спонтанный разрыв обычно возникает в одной из 25 основных хорд; чаще располагается ближе к сосочковой мышце, чем к месту их соединения со створкой клапана и, таким образом, затрагивает четыре или пять терминальных ветвей. Если повреждено лишь небольшое количество терминальных ветвей, то вероятной причиной разрыва является инфекционный эндокардит.
2. Каким образом можно сделать вывод о том, что шум митральной регургитации обусловлен скорее дисфункцией сосочковой мышцы, чем разрывом сухожильной хорды?
а. При разрыве хорды на фоне ревматического поражения сердца внезапно возникают тяжелая митральная регургитация и сердечная недостаточность (громкий третий сердечный тон, интенсивный шум [громкостью 3 степени из 6 и более] и утяжеление симптоматики). Обычная дисфункция сосочковой мышцы проявляется лишь незначительной или умеренной митральной регургитацией и шумом, громкость которого лишь в редких случаях превышает 3 степень и обычно возрастает ко второму сердечному тону. Однако в исключительно редких случаях дисфункция сосочковой мышцы, обусловленная значительной зоной некроза в основании последней, может обусловить тяжелую митральную регургитацию. Напротив, разрыв лишь небольшого количества не имеющих большого значения задних хорд при нормальном сердце может сопровождаться минимальными симптомами.
б. Убывающий шум смешанной частоты в сочетании с симптомами высокого давления в левом предсердии (ортопноэ или приступообразная ночная одышка) свидетельствует о недавно произошедшем разрыве сухожильной хорды. Дело в том, что при внезапно возникшей тяжелой митральной регургитации левое предсердие существенно не увеличивается, возможно, благодаря тому, что предсердия окружены нерастяжимым перикардом. Сниженная податливость левого предсердия может увеличить высоту волны V на кривой внутрипредсердного давления во время систолы до очень высоких значений (было показано, что предсердное давление может достигать 70 мм рт. ст.). Этот рост давления в левом предсердии в сочетании с резким падением левожелудочкового давления к концу систолы уменьшает предсердно-желудочковый градиент и громкость шума (рис. 4).
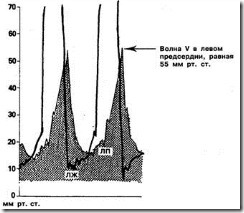
Рис. 4. Представлены кривые давления в левом предсердии (давление заклинивания легочной артерии; ДЗЛА) и в левом желудочке, зарегистрированные у 23-летней женщины с разрывом сухожильной хорды. Область под кривой левопредсердного давления (ДЗЛА) затенена. Небольшая задержка пика давления заклинивания обусловлена тем, что показатели ДЗЛА (регистрируемые при помощи катетера, вклиненного в дистальные ветви легочной артерии) всегда запаздывают по сравнению с кривыми давления непосредственно в левом предсердии. Ускоренное нарастание волны V во время систолы быстро снижает градиент давления на митральном клапане и способствует появлению убывающего шума. Благодаря обусловленной массивным изгнанием крови в левое предсердие в конце систолы декомпрессии левого желудочка падает внутрижелудочковое давление, и, соответственно, еще более снижается градиент давления на митральном клапане
Примечания:
а. Разрыв сухожильных хорд, прикрепляющихся к задней створке, может сопровождаться лишь умеренной митральной регургитацией. С другой стороны, если разрывается одна из двух прикрепляющихся к передней створке митрального клапана более крупных и толстых, чем остальные, сухожильных хорд (опорная хорда), то в результате может возникнуть тяжелая митральная регургитация и болтающаяся (flail) передняя створка.
б. При внезапной тяжелой митральной регургитации антеградный кровоток через митральный клапан в конце диастолы может практически полностью отсутствовать, т.к. левый желудочек сопротивляется внезапной перегрузке объемом. Такое сопротивление, по всей вероятности, обусловлено неспособностью перикарда должным образом растягиваться в ответ на внезапно возникшую объемную перегрузку. Диастолическое давление в левом желудочке может повышаться достаточно быстро, и в середине или в конце диастолы на короткое время становиться выше, чем левопредсердное давление, благодаря чему закрывается митральный клапан, а тон изгнания (Mi) становится тише или перестает выслушиваться.
3. Почему разрыв сухожильной хорды может имитировать аортальный стеноз?
Если имеют место разрыв задней хорды и, соответственно, болтающаяся задняя створка митрального клапана, то обратный поток крови может сталкиваться с межпредсердной перегородкой таким образом, что возникает шум, форма и проведение которого (на сонные артерии) типичны для аортального стеноза. Еще больше запутывает картину то, что рассматриваемый шум во втором межреберье справа может даже быть короче, чем на верхушке. Однако шум при разрыве задней хорды проводится на шею лишь примерно в половине случаев.
Примечания:
а. Шум при разрыве задней хорды может иногда лучше выслушиваться в нижней части спины, чем на шее. Причины такого явления неизвестны.
б. Несмотря на хорошее проведение во второе межреберье справа от грудины и на шею шум при разрыве задней хорды обычно все же наиболее громок на верхушке.
4. Какое проведение характерно для шума митральной регургитации, обусловленной разрывом передней хорды?
Указанный шум может проводиться вдоль позвоночника и — при достаточной громкости — выслушиваться даже на макушке.
Примечание:
Были опубликованы единичные описания разрывов передней хорды, которые также имитировали аортальный стеноз. Причина такого явления неизвестна, однако рассматриваемые шумы сочетаются с разнообразными клиническими находками и, в частности, хорошим проведением в область позвоночника, которое также характерно для болтающейся передней створки (рис. 5).
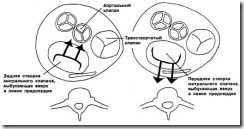
Рис. 5. Эти схематичные изображения клапанных колец (вид сверху) показывают, каким образом разрыв задней хорды (слева) может направить регургитирующий поток крови на аорту и обусловить проведение шума, которое сходно с проведением аортального шума изгнания. На правом рисунке видно, что при разрыве передней хорды регургитирующий поток крови может быть направлен назад в сторону позвоночника
5. Почему диастолический тон свидетельствует о том, что громкий шум митральной регургитации обусловлен скорее разрывом хорды, чем ревматическим пороком сердца?
При внезапно возникшей митральной регургитации стенка предсердия сопротивляется расширению (благодаря ограничительному действию перикарда). Левое предсердие реагирует на растяжение в соответствии с законом Старлинга и, соответственно, сокращается сильнее. Благодаря этому зачастую возникает четвертый сердечный тон, который редко наблюдается при митральной регургитации ревматического генеза.
Примечания:
а. Наиболее частой причиной разрыва сухожильных хорд является инфекционный эндокардит измененных клапанов, например, при ревматическом поражении сердца или миксоматозной трансформации. Следующим по частоте встречаемости является идиопатический разрыв хорд [103]. Вероятно, что большинство «идиопатических» разрывов возникает при пролапсе митрального клапана с некоторой миксоматозной дегенерацией. Зачастую шум пролапса выслушивается на протяжении многих лет до разрыва хорды, однако не расценивается как таковой.
б. Разрыв хорд при исходно «неизмененных» клапанах в большинстве случаев наблюдается у мужчин.
в. Тяжелая миксоматозная дегенерация митрального клапана по своей аускультативной картине наиболее точно напоминает разрыв сухожильных хорд. Это состояние зачастую называют «синдромом провисающего клапана» (floppy valve syndrome).
Громкость, место выслушивания и проведение шума
1. Где шум митральной регургитации наиболее громок?
Немного (на 1-2 см) латеральнее того места, где пальпируется максимальный верхушечный толчок.
Примечание:
Опубликовано, по меньшей мере, одно описание шума митральной регургитации, громкость которого была максимальной во втором межреберье справа. У этого больного имела место лишь умеренная митральная регургитация, по всей вероятности, обусловленная каким-то необычным этиологическим фактором [107]. В другой публикации описываются двое пациентов с митральной регургитацией, вероятно, ревматического генеза, у которых громкость шума во втором межреберье справа и на верхушке была практически одинаковой, Тяжесть митральной регургитации у этих больных варьировала лишь от незначительной до умеренной. Поток крови в этих атипичных случаях, по всей вероятности, был направлен вперед на корень аорты, который находится позади передней створки митрального клапана (см. выше рис. 5).
2. Когда шум митральной регургитации около левого края грудины может казаться громче, чем на верхушке?
При очень длинной грудной клетке, когда верхушечная область расположена очень медиально; иными словами, когда левожелудочковый толчок в действительности пальпируется около левого края грудины. Необходимо попытаться сместить верхушечный толчок в латеральном направлении, для чего попросите пациента лечь на левый бок или сесть, положив ноги на кровать. (В положении стоя верхушечный толчок смещается еще медиальнее.)
3. Куда наилучшим образом проводится обычный шум митральной регургитации?
Обычно он проводится в подмышечную впадину и под левую лопатку. В то же время при значительной громкости шум проводится и вправо, однако в меньшей степени. Различия между шумом при дефекте межжелудочковой перегородки вследствие ее разрыва (который наиболее громок вблизи верхушки) и шумом митральной регургитации описаны на стр. 361-362.
Примечания:
а. Если шум обусловлен разрывом сухожильной хорды, то зона его проведения может быть нетипичной (см. стр. 333).
б. Если шум обусловлен дефектом эндокардиальных подушечек и расщепленной передней створкой митрального клапана, то он может лучше проводиться вправо, чем влево от верхушечного толчка. Соответственно, такой шум может быть ошибочно расценен как шум дефекта межпредсердной перегородки.
в. Выраженность митральной регургитации после заднего инфаркта миокарда более значительна, чем после инфарктов передней локализации.
4. Что помимо ожирения и эмфизематозной грудной клетки может привести к исчезновению шума при тяжелой митральной регургитации?
а. Сопутствующий митральный стеноз может явно направить поток крови при митральной регургитации таким образом, что шум перестает выслушиваться.
б. Обусловленная разрушением швов на протезированном митральном клапане митральная регургитации также может не сопровождаться шумом.
Примечания:
а. У взрослых пациентов с «немой» митральной регургитацией практически всегда имеются выраженный обратный заброс (регургитация) крови и, в большинстве случаев, пароксизмальная ночная одышка или мерцательная аритмия [109]. Единственными признаками митральной регургитации в таких случаях являются широкое расщепление второго сердечного тона в сочетании с увеличенным левым желудочком и неожиданно увеличенным левым предсердием.
б. Иногда митральная регургитация может увеличиваться, и систолический шум может становиться слышимым только на фоне преходящей ишемии миокарда, обусловленной приступом стенокардии. Такая митральная регургитация в некоторых случаях настолько тяжела, что у пациента может даже остро развиться отек легких.
Форма, высота и продолжительность шума
1. Каковы все возможные формы шумов митральной регургитации?
См. рис. 6.
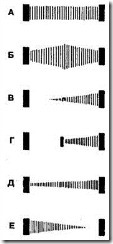
Рис. 6. Отметим, что если шумы митральной регургитации начинаются поздно, то они всегда продолжаются до второго сердечного тона, а при раннем начале шумы возникают одновременно с первым тоном сердца
Примечание:
Пансистолические шумы с небольшим возрастанием и убыванием (имеющие веретенообразную форму на фонокардиограмме) обычно бывают наиболее громкими.
2. Каким образом высота шума соотносится с градиентом давления и потоком крови?
Хорошее общее правило гласит, что чем выше градиент, тем выше шум и чем больше кровоток через клапан, тем более выражены низкочастотные составляющие шума («чем больше поток, тем ниже басок»).
3. Какие шумы митральной регургитации всегда образованы почти исключительно высокочастотными звуковыми колебаниями (т.е. только «дующими» звуками)?
Все тихие шумы, возникающие при небольшом кровотоке и высоком градиенте давления (например, при обычной митральной регургитации).
Примечания:
а. Градиент давления между левым предсердием и левым желудочком на пике систолы обычно становится выше 100 мм рт. ст.
б. Преимущественно высокочастотный убывающий шум указывает на незначительную митральную регургитацию даже в том случае, когда его громкость велика (3 степени из 6). Возрастающий шум при разрыве хорды сочетается с более значительным кровотоком, однако образован в основном звуковыми колебаниями низкой и средней частоты.
4. Почему шум митральной регургитации заканчивается немного позже, чем второй сердечный тон?
Потому что левожелудочковое давление превышает давление в левом предсердии даже после того, как закроется аортальный клапан (рис. 7).
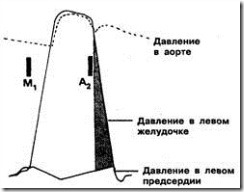
Рис. 7. Обратите внимание на то, что давление в левом желудочке остается более высоким, чем в левом предсердии даже после аортального компонента (А2) второго тона
5. Когда шум митральной регургитации становится громче — на вдохе или на выдохе?
Обычно он усиливается на выдохе, т.к. в это время кровь вытесняется из легких в левый желудочек.
Примечание:
Необычная инспираторная ротация может приблизить сердце к стетоскопу и, соответственно, обусловить парадоксальное усиление шума на вдохе. Для того чтобы воспрепятствовать этому, зачастую достаточно поместить стетоскоп латеральнее верхушечного толчка. Если сердечные тоны также становятся громче, то причиной такого усиления может быть ротация сердца. Необычная ротация последнего при дыхании весьма часто наблюдается после операций на сердце.
Методы, позволяющие количественно оценить степень митральной регургитации
1. Каким образом можно оценить выраженность (тяжесть) митральной регургитации посредством физикального обследования?
Митральная регургитация тем больше,
а. Чем больше размеры левого желудочка при пальпации.
б. Чем более выражен и чем позже возникает толчок в левой парастернальной области. (Этот толчок может отражать увеличение левого предсердия во время систолы.)
в. Чем легче пальпируется волна раннего диастолического наполнения на верхушке (см. стр. 339).
г. Чем громче и продолжительнее систолический шум на верхушке (Хотя шумы при разрыве хорд могут носить убывающий характер, их громкость практически всегда соответствует, по меньшей мере, 4 степени из 6.)
д. Чем больше звуковых колебаний низкой и средней частоты в составе шума.
е. Чем громче третий сердечный тон (в грубом приближении громкость третьего тона пропорциональна диастолическому потоку крови) и чем громче и продолжительнее следующий за ним диастолический шум кровотока.
ж. Чем шире расщепление второго сердечного тона, если только последнее не сужено в связи с развитием тяжелой легочной гипертензии (рис. 8).
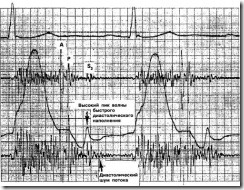
Рис. 8. Представлены фонокардиограммы и кривая верхушечного толчка той же 15-летней пациентки с тяжелой ревматической митральной регургитацией, что и на стр. 258. Кривая верхушечного толчка была зарегистрирована над левожелудочковым верхушечным толчком в вертикальном положении и, соответственно, представляет собой апикальную прекордиограмму (предсердиограмму), а не апикальную кардиограмму, которая записывается в положении лежа на левом боку. Фонокардиограммы зарегистрированы в третьем межреберье слева от грудины. Верхняя фонокардиограмма отражает среднечастотные звуковые колебания, а нижняя представляет собой логарифмическую запись, отражающую низкие и средние частоты. Обратите внимание на следующие признаки тяжелой митральной недостаточности: (а) широкое расщепление второго сердечного тона (А-Р), равное 50 мс; (б) диастолический шум потока крови после третьего сердечного тона (S3), громкость которых настолько велика, что они могут быть записаны около левого края грудины (третий сердечный тон и диастолический шум потока крови, зарегистрированные у того же пациента на верхушке сердца, см. на стр. 258); (в) увеличенный пик волны раннего диастолического наполнения на кривой верхушечного толчка (который должен пальпироваться в положении лежа на левом боку)
Изменения, обусловленные фармакологическими препаратами и приемами
Увеличение периферического сосудистого сопротивления
1. Как изменяются левосторонние шумы регургитации при повышении периферического сосудистого сопротивления? Почему?
Они становятся громче, т.к. при регургитации имеются два выходных отверстия для систолического изгнания крови, а благодаря увеличенному сопротивлению дистальнее аортального клапана увеличивается поток крови через другое отверстие.
2. Каким образом повышение артериального давления, возникающее при кистевом сжатии, в положении сидя на корточках или после введения фенилэфрина, помогает определить, чем обусловлен продолжительный систолический шум на верхушке — аортальным стенозом или митральной регургитацией?
При повышении периферического сосудистого сопротивления аортальный шум изгнания или не изменяется, или становится тише, в то время как шумы митральной регургитации становятся громче.
Примечания:
а. Вазопрессорный препарат с выраженным положительным инотропным эффектом (например, норэпинефрин) только еще более запутает картину. Фенилэфрин обладает лишь незначительным инотропным действием. Его следует вводить в дозе 0,4-0,7 мг в виде медленной инфузии до того момента, когда систолическое давление повысится примерно на 20 мм рт. ст..
б. Сжатие кисти практически не влияет на периферическое сосудистое сопротивление у здоровых лиц и у большинства пациентов с лабильной или стойкой артериальной гипертонией, за исключением тех случаев, когда имеются электрокардиографические или рентгенографические признаки гипертрофии или увеличения левого желудочка. В то же время при сердечной недостаточности становится невозможным адекватное увеличение сердечного выброса в ответ на сжатие кисти. Вместо этого возрастает периферическое сосудистое сопротивление и, как следствие, повышается артериальное давление. Хотя циркуляторные изменения возникают уже при произвольном мышечном сокращении с усилием, равным 30% от максимального, большее повышение артериального давления наблюдается при 50%-м мышечном усилии. Мышечное сокращение с усилием, составляющим 75% от максимального, приводит к максимальному подъему артериального давления в течение одной минуты.
в. Предпринятый для повышения периферического сосудистого сопротивления переход в вертикальное положение не обязательно увеличит громкость шума митральной регургитации. Уменьшение размеров сердца благодаря возникающему в положении стоя депонированию крови и уменьшение регургитации благодаря снижению венозного возврата приводят к тому, что громкость шума уменьшается или остается неизменной, несмотря на повышенное периферическое сопротивление. (Шум митральной регургитации при пролапсе митрального клапана в положении стоя становится громче. Подробное объяснение см. на стр. 344.)
г. Шум митральной регургитации в некоторых случаях обусловлен дисфункцией сосочковой мышцы; носит преходящий характер и возникает лишь в связи с недостаточностью коронарного кровотока. Выявить такой шум помогает увеличение левожелудочкового объема посредством пассивного подъема нижних конечностей.
Снижение периферического сосудистого сопротивления после приема нитратов
1. Почему амилнитрит увеличивает сердечный выброс, в то время как после приема нитроглицерина сердечный выброс уменьшается?
Обусловленное амилнитритом быстрое и глубокое снижение артериального давления приводит к значительному рефлекторному повышению симпатической активности, под влиянием которой происходит сокращение вен. Амилнитрит представляет собой летучее вещество, которое рассеивается в капиллярах и, следовательно, никогда не достигает вен. Непосредственное воздействие амилнитрита на капилляры может открыть шунты между дилатированными артериолами и венулами. Повышение венозного возврата в сочетании с рефлекторной тахикардией увеличивает сердечный выброс.
Напротив, нитроглицерин воздействует на вены, вызывает депонирования крови в них и, таким образом, снижает венозный возврат. Наблюдаемое после приема нитроглицерина небольшое снижение артериального давления не настолько значительно, чтобы в достаточной степени повысилась симпатическая активность и возникла веноконстрикция.
2. Каким образом амилнитрит позволяет отличить аортальный шум изгнания от шума митральной регургитации на верхушке?
Амилнитрит снижает периферическое сосудистое сопротивление, благодаря чему шум митральной регургитации становится тише. За счет увеличенной скорости изгнания крови через аортальный клапан амилнитрит делает аортальный шум изгнания более громким.
Примечания:
Значительный эффект может быть достигнут всего лишь тремя ингаляциями амилнитрита. При использовании последнего следует соблюдать следующие меры предосторожности.
а. Надеть резиновые перчатки. В противном случае неприятный запах на пальцах может сохраняться в течение нескольких дней. После употребления следует выбросить использованную капсулу в унитаз и спустить воду, иначе запах амилнитрита будет ощущаться в смотровом кабинете еще на протяжении нескольких часов.
б. Пациент должен находиться в горизонтальном положении, иначе можно спровоцировать синкопальное состояние.
в. Предупредить пациента о том, что на протяжении примерно 10 секунд могут ощущаться приливы жара или сильное сердцебиение. Следует успокоить нервозных пациентов, объяснив им, что ранее амилнитрит применялся для купирования «сердечных болей», однако в настоящее время более не используется из-за своего стойкого запаха.
г. На протяжении всей процедуры ассистент должен сообщать показатели систолического артериального давления, чтобы врач мог судить о том, до какой степени снизилось артериальное давление.
Баллонирующий или пролабирующий митральный клапан
Определение и терминология
1. Что обозначает термин «баллонирующий (или пролабирующий) митральный клапан»? Какие аускультативные признаки при нем обнаруживаются?
Этот термин описывает выпячивание или выгибание одной или обеих створок митрального клапана в левое предсердие во время систолы, сопровождающееся систолическими щелчками (clicks) и шумами регургитации.
2. Как еще обозначается комплекс симптомов, характерный для пролабирующего митрального клапана?
Пролапс митрального клапана (наиболее распространенный термин), синдром баллонирующего клапана, синдром систолического щелчка и шума, синдром Барлоу [Barlow], синдром щелчка и позднесистолического шума, а также синдром волнообразно вздымающегося (billowing) митрального клапана.
Примечания:
а. Термин «синдром» употребляется в том случае, если имеют место неспецифические боли в грудной клетке, изменения волн Т на ЭКГ (отрицательные волны Т в отведении aVF или в левых грудных отведениях или же аномальные глубокие негативные волны Т), а также желудочковые нарушения сердечного ритма, которые в редких случаях приводят к внезапной смерти.
б. К сожалению, наиболее общеупотребительным термином стал «пролабирующий клапан», а не «баллонирующий клапан», т.к. начинающего врача слово пролапс может навести на мысль о смещении створок митрального клапана вниз в левый желудочек, в то время как на самом деле створки смещаются назад и вверх в полость левого предсердия.
в. Термин «волнообразно вздымающийся» предполагает отсутствие волнообразного движения створок у нормального клапана, что не соответствует истине. Название «синдром Барлоу» ничего не говорит начинающему врачу. Термин «синдром щелчка и позднесистолического шума» не охватывает те случаи, когда имеют место только щелчок, только шум или же пансистолический шум с несколькими щелчками.
г. Термин «синдром провисающего клапана» используется некоторыми авторами как синоним пролапса митрального клапана. Это нежелательно, т.к. термин «провисающий клапан» первоначально использовался для описания наиболее выраженной миксоматозной дегенерации в сочетании с удлиненными хордами, которые обусловливают выраженную митральную регургитацию.
При обычном пролапсе митрального клапана даже в самых тяжелых случаях имеет место не более чем умеренная митральная регургитация.
3. Как называется щелчок или тон, который часто предшествует позднему систолическому шуму?
Щелчок или тон, не связанный с изгнанием крови (nonejection click). Он может возникать столь же рано, что и тон (щелчок) изгнания или столь же поздно, что и широко расщепленный второй сердечный тон.
Примечания:
а. Этот щелчок может появляться даже спустя очень короткое время после начала шума.
б. Если причиной появления тона является главным образом инфаркт миокарда или дисфункция сосочковой мышцы, то он по своему звучанию не будет похож на щелчок.
Аускультативные находки
1. Какие звуковые феномены наиболее часто выявляются при пролапсе митрального клапана?
Один или несколько хрустящих систолических тонов, а также поздний систолический или пансистолический шум митральной регургитации.
Примечания:
а. В одном исследовании было установлено, что примерно у 6% женщин в возрасте от 17 до 54 лет выслушивается или не связанный с изгнанием крови мезосистолический щелчок, или поздний систолический шум, или их сочетание. В изученной группе примерно у 60% женщин выслушивались и щелчок, и шум; у 5% — только позднесистолический шум, а в остальных случаях — только щелчок. В другой серии у 30% пациентов выслушивался только шум; у 25% — и шум и щелчок, а у остальных — только щелчок. При скрининговом обследовании 100 практически здоровых женщин в возрасте 18-35 лет с использованием двухмерной эхокардиографии пролапс митрального клапана был выявлен лишь в 2% случаев [130].
б. Было показано, что у пациентов с пролапсом митрального клапана и митральной регургитацией примерно в 15% случаев выслушивается ранний систолический шум.
в. Систолические щелчки характеризуются вариабельностью и могут время от времени появляться или исчезать, быть единичными или множественными, а также замещаться серией трескучих позднесистолических тонов.
2. Какова обычная форма систолического шума при пролапсе митрального клапана?
На слух такие шумы зачастую нарастают ко второму сердечному тону.
Примечания:
а. Как показывает высокоскоростная фонокардиография, большинство этих шумов на самом деле являются нарастающе-убывающими (рис. 9).
б. Пансистолический шум может возникать даже в тех случаях, когда на эхокардиограмме выявляется лишь поздний систолический пролапс. Дело в том, что при пролапсе митрального клапана фиброзное клапанное кольцо обычно в той или иной степени дилатировано, и пансистолический шум выслушивается в тех случаях, когда дилатация максимальна.
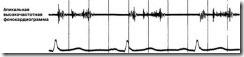
Рис. 9. У этой 45-летней женщины мезосистолический тон представляет собой щелчок, громкость которого максимальна на верхушке. Следующий за ним шум нарастает ко второму сердечному тону. Это и есть выявляемый при аускультации классический комплекс «щелчок-шум», характерный для баллонирующего клапана
Систолический вскрик или выклик
1. Какова максимальная громкость шума при синдроме пролапса митрального клапана?
Если речь не идет о вскрике (whoop) или выклике (honk), громкость которых может достигать 6 степени, интенсивность шума практически никогда не превышает 3 степень из 6.
Примечания:
а. Музыкальные систолические вскрики или выклики являются достаточно частыми признаками пролабирующего клапана. Обычно они носят преходящий характер и исчезают в различные фазы дыхания; во время их исчезновения практически всегда выслушивается шум регургитации. (Термин «выклик» употребляется для того, чтобы продемонстрировать сходство между этим тоном и криком диких гусей). Такие музыкальные вскрики или выклики представляют собой наиболее громкие шумы, встречающиеся в кардиологической практике. В некоторых случаях эти шумы могут быть слышны даже по всему помещению (т.е. на расстоянии от пациента). В тех случаях, когда по данным вентрикулографии отсутствует пролапс, но имеет место приобретенный порок сердца, выклик может в различных ситуациях свободно перемещаться от начала и середины к концу систолы (т.е. из ранне- и мезосистолического становится позднесистолический) и лишь в редких случаях по громкости превосходит 3 степень из 6.
б. Значительно реже громкий музыкальный систолический шум может выслушиваться в левой половине грудной клетки в тех случаях, когда аномальный фиброзный пучок или связка (cord) натянут поперек полости желудочка наподобие струны в музыкальном инструменте. При дилатации сердца такой пучок может натягиваться в достаточной степени для того, чтобы стать источником шума.
в. Музыкальные шумы или выклики митральной регургитации, по всей вероятности, обусловлены вибрацией самих клапанов. При синхронной эхофонокардиографии выявляется трепетание клапанных створок, идентичное по частоте музыкальному выклику или шуму [114, 125]. (Обычный шум в большей степени обусловлен турбулентными потоками крови вокруг клапана, чем вибрацией самих клапанов.) Вскрики и выклики иногда могут быть обусловлены вибрацией удлиненной сосочковый мышцы. В одном клиническом наблюдении трикуспидальный вскрик Сочетался с выявленными на аутопсии двумя крайне длинными тонкими хордами, которые были расценены как источник шума.
г. Опубликованы несколько описаний трикуспидального вскрика при легочной гипертензии, в одном случае сочетавшейся с незначительной трикуспидальной регургитацией [124]. Такой вскрик или выклик обычно исчезает после устранения легочной гипертензии.
Изменения щелчка и шума под влиянием различных приемов и фармакологических препаратов
1. Каким образом изменяются не связанный с изгнанием крови щелчок и шум в том момент, когда уменьшается объем крови в левом желудочке (например, в положении стоя, на вдохе или во время натуживания при исполнении приема Вальсальвы)? Почему?
Как щелчок, так и шум возникают раньше и зачастую становятся громче. В действительности они могут выслушиваться лишь в положении сидя или стоя. При стоянии щелчок в ряде случаев возникает настолько рано, что может сливаться с первым сердечным тоном и казаться полностью исчезнувшим. При ангиографии было установлено, что пролапс увеличивается в вертикальном положении. Такое увеличение может объясняться тем, что избыточная ткань створки действует подобно куполу парашюта, диаметр которого уменьшается, если каждый из его краев держать снизу и тянуть вперед. Таким образом, когда желудочек уменьшается и его диаметр становится меньше, центр «парашюта» благодаря фиксированной длине хорд и сосочковых мышц смещается вверх (рис. 10).
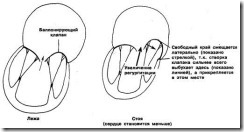
Рис. 10. Одним из диагностически значимых признаков шума при баллонирующем клапане является увеличение громкости и более раннее возникновение шума при уменьшении размеров сердца
Примечания:
а. Щелчок также может становиться громче, когда пациент лежит на левом боку, возможно, в связи с иногда возникающим в таком положении изменением артериального давления.
б. Преждевременное предсердное сокращение (предсердная экстрасистола) может привести к более выраженному и более раннему пролапсу, т.к. в этом случае в момент начала сокращения объем желудочка меньше, чем в норме.
в. После прекращения приема Вальсальвы щелчок может стать громче благодаря выраженному подъему артериального давления.
г. Если при помощи пропранолола уменьшить частоту сердечного ритма и, соответственно, увеличить размеры сердца, то щелчок и шум могут стать тише или исчезнуть.
2. Каким образом изменяется время появления и громкость (а) щелчка и (б) шума после ингаляции амилнитрита?
а. Щелчок возникает раньше, обычно становится тише и даже может полностью исчезать. Уменьшенный объем желудочка обусловливает более раннее появление щелчка, а низкое систолическое давление делает щелчок более тихим.
б. Обычно шум становится тише и возникает раньше немедленно после ингаляции, однако спустя примерно 30 с его громкость может увеличиться благодаря выраженному подъему артериального давления. Если шум исходно возникал лишь в конце систолы, то после ингаляции амилнитрита он может стать пансистолический (рис. 11).
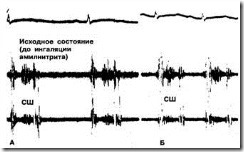
Рис. 11.
А. Поздний систолический шум возникает раньше и смещается к началу систолы.
Б. После ингаляции амилнитрита уменьшаются размеры сердца, и позднесистолический шум становится пансистолическим. СШ — Систолический шум
3. Каким образом повышение артериального давления, наблюдаемое после инъекции фенилэфрина или метоксамина, влияет на время появления и громкость (а) щелчка и (б) шума?
а. Щелчок может занимать различные положения в пределах систолического интервала и обычно становится громче благодаря тому, что на митральный клапан воздействуют более значительные силы.
б. Шум становится громче. При этом поздний систолический шум можно выявить даже в тех случаях, когда исходно выслушивался только щелчок.
Примечания:
а. Иногда шум или щелчок могут быть выявлены только после инъекции вазопрессорного препарата [101]. Предполагается, что для появления пролапса необходимо повышение артериального давления до некоторого критического уровня. Этим также может объясняться повышенная частота возникновения таких щелчков и шумов в старших возрастных группах.
б. В одном исследовании было показано, что у лиц с изолированным систолическим щелчком, не связанным с изгнанием крови, после введения вазопрессорного препарата в 33% случаев появляется поздний систолический шум.
в. Опубликовано клиническое описание пациента с ранним систолическим пролапсом на эхокардиограмме, у которого выслушивался ранний систолический шум (редкое явление), громкость шума увеличивалась после введения метоксамина, а ингаляция амилнитрита выявляла поздний систолический компонент пансистолического шума.
4. Чем не связанные с изгнанием крови щелчки после митральной вальвулотомии отличаются от других щелчков, не связанных с изгнанием?
Щелчки после митральной комиссуротомии:
а. Более громкие, но более низкочастотные, и соответственно, носят менее щелкающий характер.
б. Обычно возникают раньше (благодаря чему их легче ошибочно принять за тон изгнания), но иногда появляются позже внутри шума или даже в конце раннего систолического шума.
в. Отличаются непостоянством изменений при выполнении различных приемов.
г. Зачастую внезапно становятся одиночными или множественными.
5. Каким образом при помощи аускультации можно отличить поздний систолический шум при дисфункции сосочковой мышцы от позднего систолического шума при пролапсе митрального клапана (не сопровождающегося щелчком)?
Шумы при дисфункции сосочковой мышцы обычно сопровождаются четвертым сердечным тоном и громким первым тоном сердца; зачастую становятся тише после внезапного удлинения диастолы, а также усиливаются в положении сидя на корточках или после ингаляции амилнитрита [18, 19]. Шумы при пролапсе митрального клапана не сочетаются с характерным первым тоном, обычно не сопровождаются четвертым тоном и могут становиться тише после присаживания на корточки или ингаляции амилнитрита.
Примечание:
Если имеет место тяжелый пролапс и пансистолический шум, то первый сердечный тон бывает громче обычного. При разрыве сухожильных хорд первый тон или становится тише, чем в норме, или исчезает. В тех случаях, когда под влиянием натуживания при выполнении приема Вальсальвы поздний систолический шум превращается в пансистолический, первый сердечный тон становится громче, а щелчок может исчезать.
Этиология, патологическая анатомия и физиология
1. Какая типичная аномалия митрального клапана обычно обнаруживается во время оперативного вмешательства или при патологоанатомическом исследовании пролабирующего клапана?
Миксоматозная трансформация (дегенерация). Она может быть обнаружена лишь при очень тщательном исследовании, т.к. макроскопически митральный клапан может показаться неизмененным при поверхностном осмотре хирургом или патологоанатомом (рис. 12).
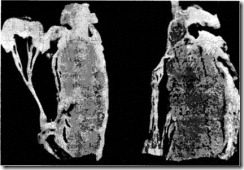
Рис. 12. Слева представлен поперечный разрез аномального срединного фестона задней створки митрального клапана. Справа представлен аналогичный участок задней створки, взятый у женщины с гипертрофией левого желудочка, но без митральной регургитации (Из: J.K. Trent, A.G. Adelman, E.D. Wigle и M.D. Silver. Am Heart J 1970; 79:539)
Примечания:
а. Синдром Марфана обычно сочетается с миксоматозно измененными клапанами, а клапанный пролапс примерно в 20-30% случаев сочетается с разболтанностью (гипермобильностью) суставов, высоким «готическим» небом и иными аномалиями скелета, такими как сколиоз, воронкообразная грудная клетка и прямой позвоночник (иными словами, в редких случаях может иметь место абортированная форма синдрома Марфана). Синдром Элерса—Данло также часто ассоциируется с пролапсом митрального клапана (в одной серии наблюдений этот синдром был выявлен у 9 из 11 пациентов).
б. Примерно у 15% пациентов со щелчками и шумами, выслушиваемыми около левого края грудины, обнаруживается также пролапс трикуспидального клапана. В 20%-50% случаев пролапс митрального клапана сочетается с пролапсом трикуспидального клапана.
Пролапс трикуспидального клапана в сочетании со щелчком или шумом трикуспидальной регургитации был описан при гипертрофии и дилатации правого желудочка, обусловленных легочной гипертензией. Примерно в 5% случаев пролапс трикуспидального клапана не сопровождается митральным пролапсом.
2. Перечислите наиболее распространенные причины пролапса митрального клапана.
а. Врожденная миксоматозная трансформация с удлиненными хордами (причина, по своей распространенности значительно превосходящая все остальные).
б. Дисфункция сосочковой мышцы или асинергичное сокращение желудочков, обусловленное инфарктом или ишемией миокарда [126].
в. Дисфункция миокарда в месте прикрепления задней створки, например при инфаркте миокарда или врожденном отсутствии левой огибающей коронарной артерии.
г. Последствия хирургического вмешательства на митральном клапане, возможно, вследствие неодинаковой длины сухожильных хорд.
д. Гипертрофический субаортальный стеноз (гипертрофическая обструктивная кардиомиопатия), возможно, из-за неодинаковой длины хорд. Причинами последней является асимметричная гипертрофия, а также гиперкинетическое сокращение, облитерирующее полость левого желудочка и сжимающее отверстие митрального клапана, благодаря чему створки митрального клапана по площади становятся больше указанного отверстия. Указанный малый размер полости левого желудочка и уменьшение митрального отверстия может быть причиной того, что примерно у одной трети пациентов с маленьким сердцем (кардиоторакальное отношение менее 40%) при эхокардиографии выявляется пролапс митрального клапана.
е. В редких случаях при митральном стенозе имеется достаточный по размерам нефиброзированный участок створки, который может прогибаться вверх в полость левого желудочка и служить источником не связанного с изгнанием щелчка. Некоторые врачи считают, что ревматическая атака может вызвать пролапс митрального клапана и даже предлагают проводить профилактику ревматизма у всех пациентов с пролапсом, за исключением тех случаев, когда имеют место патологически измененные волны Т, т.к. у таких больных пролапс митрального клапана явно не связан с ревмокардитом.
ж. В одном исследовании пролапс митрального клапана был обнаружен примерно у половины пациентов с миокардитом или диффузным заболеванием соединительной ткани в анамнезе.
3. Какой врожденный порок сердца обычно сочетается с пролапсом митрального клапана?
Дефект межпредсердной перегородки.
Примечание:
Раньше считалось, что митральная регургитация возникает лишь при дефекте межпредсердной перегородки по типу ostium primum (дефект эндокардиальных подушечек, открытый атриовентрикулярный канал) и, соответственно, всегда обусловлена расщеплением створок митрального, клапана. В настоящее время установлено, что митральная регургитация может также возникать при вторичном дефекте межпредсердной перегородки (по типу ostium secundum) и объясняться не только расщепленным митральным клапаном (очень редкое явление), но и миксоматозной дегенерацией пролабирующего клапана. Иногда митральная регургитация обусловлена аномально высоким прикреплением сухожильных хорд вблизи верхней части межжелудочковой перегородки. После закрытия дефекта межпредсердной перегородки расширяется левый желудочек и, вместе с ним, отверстие митрального клапана, благодаря чему пролапс уменьшается или исчезает [108]. Если митральная регургитация обусловлена расщепленным митральным клапаном, то закрытие дефекта межпредсердной перегородки приведет к усилению регургитации.
4. Чем обусловлен не связанный с изгнанием щелчок при пролапсе митрального клапана?
В соответствии с теорией «хордального тона» (chordal snap) щелчок обусловлен внезапным натяжением хорд на максимуме давления в середине систолы. Однако в связи с тем, что сосочковые мышцы сокращаются раньше, хорды с самого начала систолы находятся под слишком большим натяжением для того, чтобы щелкать во время изгнания крови из желудочка [102]. Соответственно, вместо теории «хордального тона» была предложена другая теория, согласно которой рассматриваемый щелчок имеет клапанное происхождение и обусловлен тем, что в связи с избыточностью клапанных тканей или аномальной длиной сухожильных хорд одна из створок не может опереться на противоположную. Таким образом, небольшой участок неподдерживаемой створки может внезапно полностью прогнуться вверх и стать источником щелчка.
Примечание:
По данным эхокардиографии в М-режиме рассматриваемый щелчок может возникать в начале или на пике пролапса.
5. В чем состоит теория «сокращающегося кольца», объясняющая появление не связанного с изгнанием щелчка?
Зачастую задненижние отделы левого желудочка в середине систолы сокращаются излишне сильно. В этой области в основном прикрепляется задняя сосочковая мышца. Избыточное сокращение задненижней стенки левого желудочка смещает заднюю сосочковую мышцу вверх, благодаря чему ослабевает натяжение сухожильных хорд. Продолжающееся желудочковое сокращение затем вновь сильно натягивает хорды, вследствие чего и возникает щелчок. Однако такое аномальное сокращение не обнаруживается у большинства пациентов с пролапсом митрального клапана.
Примечания:
Теория, согласно которой пролапс митрального клапана в некоторых случаях может быть обусловлен первичными патологическими изменениями миокарда, подкрепляется следующими фактами:
а. При ангиографии было установлено, что пролапс митрального клапана по меньшей мере в 80% случаев сочетается с асинергией левого желудочка (аномально сокращающиеся участки и несокращающиеся области). Описаны, по меньшей мере, шесть типов асинергии [106]:
1. Сердце в виде «стопы балерины» в правой передней косой проекции (интенсивное сокращение заднемедиальных отделов и выпуклость в области передней стенки).
2. Уменьшение степени укорочения в области приносящего тракта, окружающей фиброзное кольцо митрального клапана.
3. Сокращение средних отделов желудочка наподобие песочных часов.
4. Неадекватное укорочение в продольной оси.
5. Акинез задних отделов.
6. Облитерация полости желудочка.
б. Поздние систолические щелчки были впервые выявлены на фоне инфаркта миокарда.
в. Поздний систолический шум и щелчок появились у одного больного после того, как рентгеноконтрастное вещество было неумышленно введено непосредственно под заднюю створку митрального клапана.
г. У больных ИБС щелчок и поздний систолический шум иногда возникают в положении сидя на корточках. Это коренным образом отличается от изменений, обычно возникающих у молодых пациентов с пролапсом митрального клапана.
6. Какие причины могут обусловить появление сердечной недостаточности при незначительной митральной регургитации, вторичной по отношению к пролапсу митрального клапана?
а. В редких случаях — разрыв сухожильных хорд
б. Постепенное прогрессирование от незначительной до тяжелой митральной регургитации также может иметь место, однако наблюдается очень редко.
в. Инфекционный эндокардит митрального клапана.
7. Каковы внесердечные причины, обусловливающие появление мезосистолического щелчка?
а. Небольшой левосторонний пневмоторакс. Такой щелчок при достаточной громкости может выслушиваться и на некотором расстоянии от больного. Продолжительность его существования составляет в среднем 11 дней. Одна из теорий гласит, что эти щелчки обусловлены сердцем, сталкивающим язычковый сегмент левого легкого с грудной стенкой. В соответствии с другой теорией причиной появления этих щелчков являются движения сердца, перемещающие пузырьки воздуха между висцеральной и париетальной плеврой. Такие щелчки зачастую исчезают при изменении положения тела и появляются вновь при глубоком дыхании. (Частое появление таких щелчков не только в систолу, но и во время диастолы, позволяет исключить какое-либо участие клапанов в их возникновении.)
б. Плевроперикардиальные спайки или адгезивный перикардит.
Примечания:
В первой половине XX века все мезосистолические щелчки расценивались как обусловленные плевроперикардиальными спайками, вероятно потому, что:
1. Галлаверден (Gallavardin) описал 4 пациентов, у которых на аутопсии были выявлены плевроперикардиальные сращения.
2. Если множественные щелчки выслушиваются на фоне пролабирующих клапанов, то они могут имитировать шум трения перикарда.
в. В очень редких случаях мезосистолический щелчок представляет собой маятникообразные удары введенного в правый желудочек плавающего баллонного катетера о межжелудочковую перегородку. В таких случаях также выслушивается диастолический тон, который даже более характерен, чем систолический щелчок.
г. Полное отсутствие перикарда обусловливает пролапс митрального клапана (полный синдром щелчка и позднего систолического шума) или появление щелчка в сочетании с поздним систолическим шумом при отсутствии пролапса по данным эхокардиографии или ангиографии. Такой щелчок становится громче на вдохе.
д. Изолированный двустворчатый клапан легочной артерии, особенно в сочетании с блокадой правой ножки пучка Гиса (наблюдается очень редко).
е. Аневризма межпредсердной перегородки может генерировать мезосистолический щелчок в момент максимального выбухания перегородки в правое предсердие. (Межпредсердная перегородка в начале систолы выбухает в полость левого предсердия, а затем в середине систолы внезапно пролабирует назад в правое предсердие.) ж. При аортальной регургитации иногда выслушивается мезосистолический той, синхронный с провалом на кривой двухвершинного пульса (pulsus bisferiens). Причина появления этого тона неизвестна [98J. з. В очень редких случаях не связанные с изгнанием крови или мезосистолические щелчки могут быть обусловлены тоном кардиостимулятора, миксомой правого или левого предсердия, полной АВ-блокадой, желудочковой аневризмой или аневризмой межпредсердной перегородки.
Шумы трикуспидальной регургитации
Место выслушивания, громкость и форма шума
1. Где обычно наилучшим образом выслушивается шум трикуспидальной регургитации? В каких еще местах этот шум может иногда выслушиваться лучше всего?
Шум трикуспидальной регургитации обычно лучше всего выслушивается около левого края грудины. Иногда он наилучшим образом выслушивается в эпигастрии, около правого края грудины или — если правый желудочек очень велик — над средней частью левой половины грудной клетки в обычном месте левожелудочкового верхушечного толчка, которое может быть занято правым желудочком.
Примечание:
Классическим аускультативным признаком трикуспидальной регургитации является пансистолический шум, который становится громче на вдохе около левого края грудины или в любом месте, где пальпируется правожелудочковый толчок. Этот признак получил название симптома Карвалло (Carvallo sign).
2. Почему шум трикуспидальной регургитации обычно становится громче на вдохе?
Потому что во время вдоха большее количество крови поступает в правый желудочек и становится доступной для регургитации. Кроме того, давление в легочной артерии на вдохе немного повышается, благодаря чему возрастает сопротивление оттоку крови в этом направлении. (Если не вычесть инспираторное снижение внутригрудного давления из меньшего снижения давления в легочной артерии, то может ошибочно показаться, что давление в легочной артерии на вдохе уменьшается).
Примечания:
а. Шум трикуспидальной регургитации остается более громким и при задержке дыхания на вдохе (инспираторном апноэ). Соответственно, для того чтобы выявить изменения рассматриваемого шума (в отличие от респираторной динамики интервала между компонентами второго тона), не требуется глубокое дыхание. До тех пор пока внутригрудное давление за счет увеличенного объема легких остается низким, в правый желудочек больше крови поступает на вдохе, чем на выдохе.
б. Шум трикуспидальной регургитации не усиливается на вдохе примерно у двух третей пациентов с незначительной и примерно у одной трети больных с тяжелой трикуспидальной регургитацией. Отсутствие инспираторного усиления шума может объясняться тем, что:
1. В связи с правожелудочковой недостаточностью или очень тяжелой трикуспидальной регургитацией инспираторное увеличение объема регургитирующей крови может оказаться неспособным увеличить громкость шума.
2. Приток крови в правый желудочек на вдохе может не увеличиваться благодаря уменьшению жизненной емкости легких, обусловленному легочным застоем или легочной гипертензией.
3. Во время вдоха легочное сосудистое сопротивление может настолько снизиться, что притекающий к правому желудочку дополнительный Объем крови будет в большей степени изгоняться в легочную артерию, чем ретроградно через трикуспидальный клапан.
4. Правый желудочек может быть настолько поврежден, что функционирует на плато кривой Старлинга. Соответственно, увеличение правожелудочкового объема и давления в правом желудочке лишь в незначительной степени изменяет интенсивность его сокращения.
3. Какие приемы, помимо вдоха, физической нагрузки и ингаляции амилнитрита позволяют увеличить венозный возврат и, таким образом, выявить шум трикуспидальной регургитации?
а. Попросите кого-либо поднять ноги пациента кверху и удерживать их в таком положении или же предложите пациенту согнуть ноги и прижать колени к груди. Иногда эти приемы оказываются эффективными даже без глубокого вдоха.
б. Нажмите на живот пациента ниже правой реберной дуги таким же образом, как и при выявлении гепатоюгулярного рефлюкса. Нажатие на верхний правый квадрант живота иногда может усилить шум даже в тех случаях, когда глубокий вдох оказывается неэффективным, особенно если трикуспидальная регургитация незначительна (как, например, при недавно возникшем инфекционном эндокардите). В то же время надавливание на указанный квадрант живота может в некоторых случаях уменьшить громкость шума за счет обструкции кровотока в нижней полой вене. Ослабление шума наиболее вероятно в тех случаях, когда трикуспидальная регургитация вторична по отношению к хронической обструктивной болезни легких (ХОБЛ). Нажатие выше или ниже печени в сочетании с глубоким вдохом может оказаться более эффективным, чем каждый из этих приемов по отдельности.
4. В каких случаях шум трикуспидальной регургитации носит убывающий характер?
При острой тяжелой трикуспидальной регургитации, обусловленной разрывом сухожильных хорд трехстворчатого клапана (описание аналогичных изменений в левых камерах сердца см. на стр. 332).
Примечание:
Иногда шум может вовсе не выслушиваться, если имеется выраженная (free) трикуспидальная регургитация, благодаря которой предсердие и желудочек во время систолы практически образуют единую камеру. (Это также может наблюдаться при разрыве сосочковой мышцы в левом желудочке.) В одном исследовании при помощи цветной и пульсовой допплерографии было показано, что примерно в 25% случаев выраженная трикуспидальная регургитация (по данным вентрикулографии) не сопровождается шумом. Для таких пациентов характерны низкие пиковые скорости изгнания крови и ламинарный кровоток в виде «пламени свечи» на цветной допплерографии. Низкая скорость изгнания свидетельствует о тяжелой дисфункции миокарда, а также о том, что шум не обусловлен легочной гипертензией
Дифференциальная диагностика шумов митральной и трикуспидальной регургитации при помощи аускультации
1. Почему зачастую трудно сказать, какая регургитация — трикуспидальная или митральная — имеет место?
а. Проводящийся к левому краю грудины шум митральной регургитации иногда может усиливаться на вдохе, имитируя таким образом трикуспидальную регургитацию. По всей вероятности, это обусловлено некоторой ротацией сердца, о которой следует думать в тех случаях, когда сердечные тоны на вдохе также становятся громче
б. Шум трикуспидальной регургитации может быть громким в обычном месте проекции верхушечного толчка, которое занято увеличенным правым желудочком.
2. Каким образом прием Вальсальвы позволяет отличить трикуспидальную регургитацию от митральной?
После прекращения натуживания исходная громкость шума трикуспидальной регургитации восстанавливается в течение примерно одной секунды. Шум митральной регургитации возвращается к своей изначальной громкости в течение 3-4 секунд.
3. Каким образом вазопрессоры и вазодилататоры помогают различить шумы митральной и трикуспидальной регургитации?
а. Чистые вазопрессорные препараты усиливают шум митральной регургитации и не влияют на шум трикуспидальной регургитации. (С этой целью не следует использовать норэпинефрин, т.к. при легочной гипертензии он может повысить сопротивление легочных сосудов и, таким образом, усилить шум трикуспидальной регургитации.)
б. Ингаляция амилнитрита является еще более полезной, т.к. этот препарат оказывает разнонаправленное воздействие на шумы трикуспидальной и митральной регургитации. Так, шум трикуспидальной регургитации обычно усиливается за счет повышенного венозного возврата, а шум митральной регургитации становится тише благодаря уменьшению периферического сосудистого сопротивления.
Примечание:
Если амилнитрит снижает давление в легочной артерии благодаря тому, что сужение легочных артериол обусловлено вазоспазмом и не носит фиксированный характер, то правый желудочек изгоняет большее количество крови в легочную артерию и, соответственно, шум трикуспидальной регургитации не усиливается несмотря на увеличение венозного возврата.
Причины
1. Какие исходные условия необходимы для того, чтобы можно было ожидать появления вторичной (т.е. возникающей в отсутствие первичных пороков трехстворчатого клапана) трикуспидальной регургитации?
Высокое правожелудочковое давление и увеличенный объем правого желудочка. Возникающая в таких условиях трикуспидальная регургитация является вторичной. Наиболее частой причиной высокого давления и увеличенного правожелудочкового объема является тяжелая легочная гипертензия.
2. Назовите причины, которыми может быть обусловлена первичная (т.е. не являющаяся вторичной по отношению к легочной гипертензии) трикуспидальная регургитация.
Травма, аномалия Эбштейна, пролабирующий трикуспидальный клапан, дисфункция сосочковой мышцы при инфаркте правого желудочка, инфекционный эндокардит (обычно у героиновых наркоманов), карциноидный синдром и нарушение трехстворчатого клапана, обусловленное электродом кардиостимулятора.
Примечания:
а. У пациентов с имплантированными в правом желудочке электродами кардиостимулятора были описаны скрипучие систолические шумы, а также усиливающиеся или не усиливающиеся на вдохе нарастающе-убывающие шумы. В некоторых случаях эти шумы выслушиваются только в те моменты, когда кардиостимулятор не функционирует.
б. У пациентов старше 70 лет тяжелая трикуспидальная регургитация может быть обусловлена дилатацией фиброзного кольца, утолщением клапана и нарушенным смыканием (по данным эхокардиографии) в сочетании с мерцанием предсердий. Этиология всех указанных аномалий неизвестна.
в. Вторичная по отношению к ХОБЛ трикуспидальная регургитация практически всегда является незначительной [115].
г. По данным пульсовой эхокардиографии у беременных женщин без каких либо симптомов почти в половине случаев имеется незначительная трикуспидальная регургитация, предположительно обусловленная расширением фиброзного кольца, возникающим во время беременности.
Кардиореспираторный шум
1. Что обозначает термин «кардиореспираторный (или кардиопульмональный) шум»?
Это внесердечный шум, по всей вероятности возникающий в тот момент, когда сердце в результате систолического смещения сдавливает раздутый легочный сегмент между перикардом и плеврой. Рассматриваемый шум высокочастотный, обычно короткий и может возникать в любое время на протяжении систолы и даже в начале диастолы. Он лучше всего выслушивается во время глубокого вдоха и зачастую исчезает ближе к концу выдоха и при задержке дыхания на вдохе. Наибольшее значение имеет дифференциальная диагностика этого шума с поздним систолическим шумом митральной регургитации, коротким шумом аортальной регургитации и шумом трикуспидальной регургитации.
Примечания:
а. Складывается впечатление, что кардиопульмональный шум более поверхностный, чем сердечные тоны. Его описывают как высокочастотный, сходный с везикулярным дыханием, дующий или шелестящий. Этот шум никогда не бывает резким или грубым.
б. Хруст в месте сочленения мечевидного отростка с грудиной не следует путать с кардиопульмональным шумом. Этот хрустящий тон обычно выслушивается слева и выше мечевидного отростка. Считается, что он обусловлен столкновением сердца с хрящевой частью седьмого ребра слева. Обычно это систолический тон, однако иногда он может быть диастолическим и не изменяется при дыхании. Он становится тише или исчезает в положении лежа и усиливается при наклоне туловища вперед.
Шумы при дефекте межжелудочковой перегородки
Форма и продолжительность
1. Где обычно располагается дефект межжелудочковой перегородки?
В мембранозной части перегородки (т.е. в ее небольшом полупрозрачном участке, расположенном на 1—2 см ниже аортального клапана).
Примечание:
Основание септальной створки трехстворчатого клапана делит пополам мембранозную часть межжелудочковой перегородки таким образом, что дефект обычно расположен ниже места прикрепления створки. Однако если дефект межжелудочковой перегородки находится выше основания створки, то кровь может сбрасываться непосредственно в правое предсердие (рис. 13).
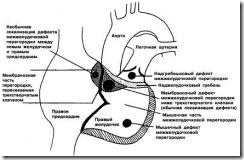
Рис. 13. Дефекты в мембранозной части межжелудочковой перегородки ниже трехстворчатого клапана встречаются наиболее часто
2. Каковы обычные формы шума при дефекте межжелудочковой перегородки?
Обычной формой шума при умеренном и тяжелом дефекте межжелудочковой перегородки, при котором давление в легочной артерии меньше 50 мм рт. ст., является пансистолическое плато (шум прямоугольной формы) (рис. 14 и 15).
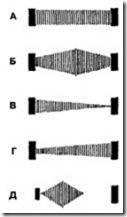
Рис. 14. В отличие от некоторых шумов митральной регургитации шум при дефекте межжелудочковой перегородки практически всегда начинается одновременно с митральным компонентом (М1) первого сердечного тона. Шумы В и Д выслушиваются при мышечном дефекте межжелудочковой перегородки
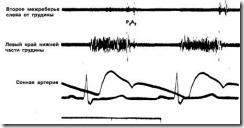
Рис. 15. Платообразный шум в первом цикле свидетельствует о том, что давление в легочной артерии меньше 50 мм рт. ст. Нарастающий характер шума во втором цикле говорит о том, что размеры дефекта не слишком велики, т.к. небольшие дефекты межжелудочковой перегородки являются обычными причинами шума, возрастающего ко второму сердечному тону (Р2А2)
3. Когда шум дефекта межжелудочковой перегородки носит преимущественно убывающий характер?
а. Если имеется мышечный дефект (т.е. дефект в мышечной части межжелудочковой перегородки). Благодаря сокращению миокарда перегородки дефект последней может закрываться ближе к окончанию систолы (рис. 16).
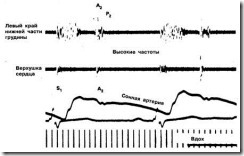
Рис. 16. Представлена фонокардиограмма ребенка с мышечным дефектом межжелудочковой перегородки. В рассматриваемом случае шум заканчивается задолго до второго сердечного тона (А2Р2)следует отметить нормальное увеличение интервала между компонентами второго сердечного тона на вдохе
Примечание:
На фонокардиограммах эти шумы имеют отчетливый нарастающе-убывающий характер в первой трети систолы [128].
б. Если большой дефект межжелудочковой перегородки сочетается с умеренной легочной гипертензией.
4. Какую информацию о величине дефекта дает нарастающий или позднесистолический шум?
Он говорит о том, что размеры дефекта невелики (рис. 15).
5. Каким образом можно сделать короткий убывающий шум мышечного дефекта межжелудочковой перегородки явно пансистолическим?
С этой целью следует ввести пациенту вазопрессорный препарат, который благодаря повышению периферического сопротивления антеградному оттоку крови увеличит сброс крови слева направо даже в конце систолы.
Примечание:
При очень маленьком дефекте межжелудочковой перегородки зарегистрированный в правом желудочке шум также может быть нарастающе-убывающим [129]. Дело в том, что небольшой дефект межжелудочковой перегородки действует наподобие клапанной обструкции и обусловливает практически одинаковую форму шума изгнания. Если нарастающе-убывающему шуму предшествует не связанный с изгнанием ранний щелчок (click), то по данным ангиографии дефект межжелудочковой перегородки располагается на верхушке аневризмы мембранозной части межжелудочковой перегородки, пролабирующей в выносящий тракт правого желудочка. Однако в большинстве случаев сочетающийся с аневризмой межжелудочковой перегородки дефект образует шум, нарастающий ко второму сердечному тону (рис. 17).
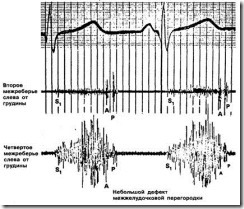
Рис. 17. Нарастающе-убывающий шум при этом небольшом дефекте межжелудочковой перегородки наилучшим образом регистрируется в четвертом межреберье слева от грудины, в котором аортальный компонент второго сердечного тона (А2) замаскирован продолжительным шумом
6. Почему при очень большом дефекте межжелудочковой перегородки может иметь место или короткий шум изгнания, или полное отсутствие шума?
Большой дефект образует, в сущности, единый желудочек с одинаковым систолическим давлением в правом и левом желудочках. При передаче этого давления легочным артериолам возникает рефлекторное сужение последних. Возросшее сопротивление в малом круге кровообращения препятствует увеличению сброса крови слева направо через дефект межжелудочковой перегородки, и обусловленный шунтирующим кровотоком шум может стать тише или вовсе исчезнуть. Следовательно, выслушиваемый вами систолический шум может представлять собой лишь шум изгнания, обусловленный потоком крови в слегка расширенную легочную артерию.
Факторы, определяющие громкость шума
1. Каково соотношение между размером дефекта межжелудочковой перегородки и громкостью шума?
Если дефект межжелудочковой перегородки очень мал (в виде булавочного отверстия), то шум может быть очень тихим. Если размеры дефекта очень велики и, соответственно, давление в правом и левом желудочках практически одинаково, то шум также может быть очень тихим. Однако если имеется дефект средних размеров, то обычно возникает очень громкий шум (рис. 18). (Часть наиболее громких шумов, встречающихся в кардиологической практике и уступающих по интенсивности лишь выкликам пролабирующего митрального клапана, обусловлена средних размеров дефектами межжелудочковой перегородки.)
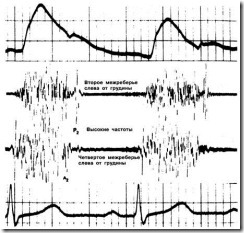
Рис. 18. Громкий грубый пансистолический шум, выявленный у пациента с большим дефектом межжелудочковой перегородки
2. Какие аускультативные признаки указывают на то, что тихий шум дефекта межжелудочковой перегородки обусловлен большим дефектом и выраженной легочной гипертензией?
а. При высоком давлении в легочной артерии шуму зачастую предшествует тон изгнания.
б. Вслед за шумом возникает громкий перасщепленный второй сердечный тон, за которым, в свою очередь может следовать раннедиастолический дующий шум легочной регургитации — шум Грэхема Стилла (Graham Steell).
в. Если после второго тона все еще сохраняется значительный кровоток (в таком случае можно сказать, что легочная гипертензия является гиперкинетической, вазоактивной или вазоспастической), то можно выслушать митральный диастолический шум, который обусловлен избыточным кровотоком через митральный клапан.
Факторы, определяющие громкость шума в различных областях грудной клетки
1. В каком месте у взрослых обычно выслушивается наиболее громкий шум дефекта межжелудочковой перегородки?
Около левого края нижней части грудины.
2. В каких случаях шум дефекта межжелудочковой перегородки между верхушкой и левым краем нижней части грудины может быть громче, чем около левого края грудины?
а. Когда расширенный правый желудочек привел к смещению левого желудочка влево.
б. Когда дефект локализуется в мышечной части межжелудочковой перегородки вблизи верхушки. Это достаточно типичное место разрыва межжелудочковой перегородки, обусловленного инфарктом миокарда.
Примечание:
Если через дефект межжелудочковой перегородки кровь сбрасывается непосредственно в правое предсердие, то шум может хорошо проводиться во второе межреберье справа от грудины [100]. (Если сброс крови в правое предсердие велик, то может выслушиваться шум антеградного кровотока через трехстворчатый клапан).
3. В каком случае шум дефекта межжелудочковой перегородки может быть наиболее громким во втором межреберье слева от грудины?
Если дефект расположен выше наджелудочкового гребня (т.е. непосредственно под клапаном легочной артерии). Рассматриваемый шум в первом межреберье выслушивается тише, чем во втором, однако громче, чем в третьем межреберье слева от грудины.
Примечание:
Так как в этих случаях имеет место широко расщепленный второй сердечный тон, а шум может быть слегка нарастающе-убывающим с поздним пиком, то такой шум можно спутать с шумом стеноза легочной артерии [119].
4. В каких случаях аускультативная картина позволяет вам заподозрить, что у пациента имеется стеноз легочной артерии в сочетании с дефектом межжелудочковой перегородки?
а. Когда расщепление второго сердечного тона очень велико, а громкость его легочного компонента очень мала. При изолированном дефекте межжелудочковой перегородки громкость легочного компонента обычно нормальна или повышена.
б. Когда в нижней части грудной клетки вблизи эпигастрия существует область, в которой шум становится громче на вдохе, особенно если пациент находится в положении стоя.
в. Когда имеется также аортальная регургитация. В одной серии наблюдений у 50% больных с дефектом межжелудочковой перегородки и аортальной регургитацией был обнаружен инфундибулярный стеноз легочной артерии.
Примечание:
Аортальная регургитация очень часто развивается при надгребешковом дефекте межжелудочковой перегородки в связи с тем, что правая коронарная створка аортального клапана пролабирует через дефект.
5. Какие гемодинамические нарушения можно заподозрить, если при рентгенологическом исследовании выявляются признаки легочной гиперволемии («сбросовый» сосудистый рисунок) и кардиомегалия, свидетельствующие о большом дефекте межжелудочковой перегородки, а громкость шума не превышает 4 степень из 6?
а. Иной источник сброса крови через персистирующий артериальный проток или через дефект межпредсердной перегородки.
б. Легочная гипертензия.
в. Множественные дефекты межжелудочковой перегородки
Примечания:
При множественных дефектах межжелудочковой перегородки (дефекты по типу швейцарского сыра) громкость шума обычно меньше, чем ожидается (например, 3 степени из 6 или менее), даже несмотря на то, что в этих случаях обычно имеется обширный сброс крови. Такой тихий шум может возникать благодаря тому, что:
а. Имеют место мышечные дефекты, которые склонны закрываться в конце систолы.
б. Каждое отверстие само по себе может быть источником умеренно громкого шума. Однако два умеренно громких шума не обязательно должны суммироваться между собой и образовывать более громкий шум, т.к. каждый из них может проводиться в разные области грудной клетки или быть максимально громким на разных частотах.
6. Что обозначается термином «болезнь Роже»?
В 1861 году французский педиатр Анри Роже (Henri Roger) опубликовал первое исчернывающее описание бессимптомного дефекта межжелудочковой перегородки и охарактеризовал возникающий при таком дефекте шум как громкий и продолжительный с максимальной интенсивностью над верхней третью медиальной прекордиальной области [131]. В настоящее время этот термин используется как синоним небольшого дефекта межжелудочковой перегородки с громким шумом около левого края нижней части грудины. Однако Роже не уточнил размер дефекта и не указал место шума у левого края грудины в ее нижней части.
Отличия шума при дефекте межжелудочковой перегородки от шума митральной регургитации
1. Чем различаются воздействия амилнитрита на шум дефекта межжелудочковой перегородки и шум митральной регургитации?
Под влиянием амилнитрита все шумы митральной регургитации и шумы при неосложненном дефекте межжелудочковой перегородки становятся тише. Однако амилнитрит обычно не влияет на давление в легочной артерии, за исключением тех случаев, когда имеет место вазоспастическое сужение сосудов. При сужении легочной артерии амилнитрит может расширить легочные артериолы и снизить сопротивление легочных сосудов даже в большей степени, чем периферическое сосудистое сопротивление. Соответственно, шум при этом становится громче или сохраняет прежнюю интенсивность. Эту закономерность можно использовать как тест на фиксированное легочное сосудистое сопротивление при дефекте межжелудочковой перегородки, т.к. амилнитрит не влияет на фиксированную гипертрофией и облитерацией сосудов тяжелую легочную гипертензию, и шум благодаря снижению периферического сосудистого сопротивления становится тише [129].
Примечание:
Сочетание дефекта межжелудочковой перегородки с митральной регургитацией встречается настолько редко, что при его обнаружении всегда должны возникнуть серьезные подозрения на корригированную транспозицию магистральных сосудов с несостоятельным левым предсердно-желудочковым (трехстворчатым) клапаном.
2. Когда шум дефекта межжелудочковой перегородки может быть наиболее громким вблизи верхушки?
Если возникает разрыв межжелудочковой перегородки вследствие инфаркта миокарда. В этом случае дефект может локализоваться в мышечной части перегородки вблизи верхушки и имитировать шум митральной регургитации.
Примечание:
Шум дефекта межжелудочковой перегородки вследствие ее разрыва не является максимально громким точно на верхушке сердца; при внимательном выслушивании можно заметить, что шум наиболее громок немного медиальнее верхушки. Шум митральной регургитации обычно также наиболее громок не точно на верхушке, однако при тщательной аускультации станет очевидным, что громкость этого шума максимальна немного латеральнее верхушки. Сравнение интенсивности шума немного латеральнее и немного медиальнее наиболее сильного верхушечного толчка позволит вам отличить разрыв межжелудочковой перегородки от митральной регургитации. Кроме того, при разрыве сосочковых мышц громкость шума лишь в редких случаях достигает 4 степени из 6, в то время как при дефекте межжелудочковой перегородки столь громкие шумы выслушиваются примерно в 50% случаев. При дефекте межжелудочковой перегородки вследствие ее разрыва также зачастую выслушивается пресистолический шум, образованный средне- и высокочастотными звуковыми колебаниями. Пресистолический шум часто выслушивается и в тех случаях, когда врожденный дефект межжелудочковой перегородки настолько велик, что оба желудочка функционируют как единая камера.
Непрерывные шумы
Определения и причины
1. Каковы два определения непрерывного (постоянного) шума?
а. Это шум, который никогда не прекращается; иными словами, это истинно непрерывный шум, выслушиваемый на протяжении и систолы и диастолы.
б. Это шум, который продолжает выслушиваться после второго сердечного тона, однако заканчивается перед следующим первым тоном; таким образом, такой шум не является истинно непрерывным, однако охватывает второй тон сердца и продолжается достаточно продолжительное время после его окончания (рис. 19).
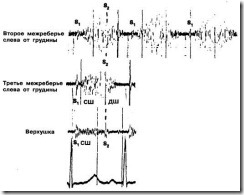
Рис. 19. Представлены фонокардиограммы пациента с открытым артериальным протоком. Выслушиваемый около левого края грудины непрерывный шум охватывает и маскирует второй тон сердца (S2), поэтому начало диастолы на соответствующих фонокардиограммах отмечено по второму сердечному тону на верхушке. При выслушивании в третьем межреберье слева от грудины создается впечатление, что этот шум заканчивается в середине диастолы и, таким образом, не является истинно непрерывным. У этого пациента систолическое давление в легочной артерии равнялось 35 мм рт.ст., а легочный кровоток более чем в два с небольшим раза превышал кровоток по большому кругу. СШ — систолический шум, ДШ — диастолический шум
2. Как называется систолический и диастолический шум, который выслушивается в одном и том же месте, но не является непрерывным?
Пилообразный или пилящий (т.е. аналогичный возвратно-поступательным движениям пилы) шум (to-and-from murmur). Такое определение подразумевает, что систолический и диастолический компоненты шума обусловлены кровотоком в противоположных направлениях (например, систолический шум изгнания при аортальном стенозе в сочетании с диастолическим шумом аортальной регургитации). (См. рис. 11 на стр. 405.) Напротив, причиной появления непрерывного шума является кровоток, направление которого на протяжении всего сердечного цикла (т.е. как в систолу, так и в диастолу) остается одинаковым.
Примечание:
Если систолический шум дефекта межжелудочковой перегородки или митральной регургитации сочетается с диастолическим шумом аортальной регургитации, то образующийся в результате шум также является пилообразным. Иными словами, кровь в антеградном и ретроградном направлениях изгоняется через различные отверстия.
3. В каких случаях непрерывный шум не обусловлен регургитацией?
Причинами непрерывных шумов могут быть:
а. Частичная обструкция сосуда, например, при двустороннем периферическом стенозе легочных артерий или при обусловленном обструкцией воротной вены коллатеральном венозном оттоке (такой шум выслушивается в эпигастрии).
б. Чрезмерно быстрый кровоток по извилистым сосудам, например:
1. Коллатеральный кровоток в бронхиальных артериях при цианотичных врожденных пороках сердца с выраженной обструкцией легочной артерии.
2. Артериовенозная фистула, соединяющая легочную артерию с легочной веной или внутреннюю грудную артерию с близлежащим венозным сосудом.
3. Расширенные коллатеральные межреберные артерии при коарктации аорты.
4. Быстрый венозный кровоток в следующих случаях:
а. Тотальный аномальный дренаж легочных вен или впадение легочных вен в левую вертикальную вену (которую иногда называют левой верхней полой веной). См. стр. 372.
б. Венозное жужжание на шее или в паху.
4. Перечислите причины непрерывного шума, который проводится на грудную клетку от шеи.
Существуют следующие причины, при которых имеет место проведение шума из областей, лежащих выше ключицы:
а. Венозное жужжание у детей (см. стр. 369).
б. Врожденная или приобретенная (обычно после травмы) артериовенозная фистула на шее.
в. Частичная атеросклеротическая обструкция подключичной артерии с плохим коллатеральным кровотоком ниже места сужения.
5. Перечислите иные причины непрерывных шумов (помимо персистирующего артериального протока, коллатерального кровотока при коарктации аорты и нежного дующего шума внутренней грудной артерии), затрагивающие грудной отдел аорты.
а. Дефект аортолегочной перегородки (см. стр. 369).
б. Фистула внутренней грудной артерии с легочной веной
в. Прорыв синуса Вальсальвы в легочную артерию, правое предсердие или правый желудочек.
Примечание:
Непрерывный шум при прорыве синуса Вальсальвы в правые камеры сердца не похож на шум персистирующего артериального протока, потому что он не достигает своего максимум до или после второго сердечного тона и вместо того, чтобы становиться немного громче в систолу или в диастолу, зачастую производит впечатление пилообразного шума.
6. Перечислите внутрисердечные причины непрерывных шумов.
а. Кровоток через небольшой дефект межпредсердной перегородки при высоком левопредсердном давлении, причиной которого является митральный стеноз. (Сочетание дефекта межпредсердной перегородки с митральным стенозом ревматического генеза носит название синдрома Лютембаше [Lutembacher].)
б. Фистула коронарной артерии с правыми камерами сердца (см. стр. 374).
в. Трехпредсердное сердце. У одного из пациентов с этим пороком сердца выслушивался непрерывный шум в верхних отделах левой подмышечной впадины.
Трехпредсердное сердце (cor triatriatum) — это врожденный порок сердца, при котором все легочные вены соединяются между собой и образуют единую камеру, сообщающуюся с левым предсердием через небольшое отверстие; иными словами трехпредсердное сердце представляет собой вариант надклапанного митрального стеноза. Дополнительная общая камера обычно располагается в полости левого предсердия. Основным осложнением этого врожденного порока сердца является вторичная легочная гипертензия.
Примечание:
Систолический компонент шума при трехпредсердном сердце, по-видимому, обусловлен опущением основания левого предсердия (фиброзного кольца митрального клапана) во время систолы желудочков (например, за счет «присасывающего эффекта», обусловленного большей разницей давления между дополнительной камерой и собственно полостью левого предсердия). Этот шум образован среднечастотными звуковыми колебаниями и занимает промежуточное положение между грохочущим диастолическим шумом митрального стеноза и высокочастотным шумом аортальной регургитации.
7. Почему у каждого пациента с периферическим венозным застоем (высокое венозное давление и периферические отеки) неясной этиологии следует искать непрерывный шум на руках, ногах и животе?
Такой поиск необходим для выявления врожденной или посттравматической артериовенозной фистулы. Если размеры такой фистулы значительны (диаметр 1 см или более), то объективные и субъективные признаки недостаточности кровообращения могут возникнуть в течение года.
Примечание:
Это один из вариантов недостаточности кровообращения с высоким сердечным выбросом без нарушения сократимости миокарда. Артериовенозный шунт является причиной низкого периферического сосудистого сопротивления, которое организм старается компенсировать увеличением объема крови и повышением давления наполнения. Обусловливающая высокое венозное давление активизация симпатической нервной системы может повысить и периферическое сосудистое сопротивление. Последнее, в свою очередь, увеличит сброс крови через фистулу. Так образуется порочный круг, в результате которого объем крови и венозное давление увеличиваются все больше и больше до тех пор, пока не появятся периферические отеки.
8. Какова наиболее частая причина непрерывного шума?
Персистирующий артериальный проток (обычно называемый открытым артериальным протоком).
Примечание:
Проток всегда открыт, в противном случае он не является протоком. Поэтому более логично использовать термин «персистирующий артериальный проток», чем название «открытый артериальный проток».
Шум при персистирующем артериальном протоке
Форма и продолжительность шума
1. Как еще называют непрерывный шум при персистирующем артериальном протоке в тех случаях, когда он действительно постоянен?
Машинный шум или шум Гибсона.
Примечание:
Шум персистирующего артериального протока является непрерывным потому, что аорто-легочный градиент давления сохраняется постоянно на протяжении систолы и диастолы (если давление в легочной артерии не слишком отличается от нормального).
2. В каких случаях непрерывный шум при персистирующем артериальном протоке не является «машинным» по тембру или продолжительности?
Когда этот шум не является истинно непрерывным, т.е. когда он начинается спустя короткое время после первого сердечного тона, нарастает ко второму тону и, после короткой фазы убывания, заканчивается в начале или в середине диастолы.
Примечание:
а. Шумы персистирующего артериального протока у детей примерно в половине наблюдений не является истинно непрерывными, и во многих случаях выслушивается лишь пансистолический шум, точно имитирующий шум дефекта межжелудочковой перегородки. Причиной появления такого шума является часто возникающая при вторичной по отношению к сбросу крови аорто-легочной вазоконстрикции умеренная легочная гипертензия, благодаря которой градиент давления между аортой и легочной артерией снижается в большей степени во время диастолы, чем в систолу. Низкое аортальное давление у младенцев и детей в сочетании с рефлекторным снижением диастолического давления в ответ на поступление значительного объема крови к каротидному синусу способствует еще большему уменьшению градиента давления. Когда выслушивается лишь продолжительный систолический шум, отличить персистирующий артериальный проток от дефекта межжелудочковой перегородки весьма затруднительно. Если у любого ребенка с пансистолическим шумом, похожим на шум дефекта межжелудочковой перегородки, выявляется большой и высокий пульс с пульсовым давлением более 50 мм рт. ст., то должны возникнуть серьезные подозрения на персистирующий артериальный проток или на сочетание персистирующего артериального протока с дефектом межжелудочковой перегородки.
б. Повышение артериального давления под влиянием метоксамина или эфедрина великолепно выявляет непрерывный характер шума. В то же время после введения норэпинефрина шумы могут полностью исчезнуть, т.к. в последнем случае давление в легочной артерии может повыситься более значительно, чем в большом круге кровообращения. Возможно, это происходит потому, что ответственные за возникновение легочной гипертензии реактивные артериолы чрезвычайно чувствительны к норэпинефрину.
в. Наблюдаемые у детей с трисомией хромосомы 16-18 стиснутые кулаки, заходящие друг за друга пальцы кисти (характерное положение четвертого и пятого пальцев выше второго и третьего), стопы-качалки и чрезвычайно морщинистая кожа свидетельствуют о том, что имеет место сочетание персистирующего артериального протока с дефектом межжелудочковой перегородки.
3. До какого возраста аорто-легочный градиент обычно настолько незначителен, что при персистирующем артериальном протоке отсутствует диастолический компонент шума и выслушивается лишь пансистолический шум, сходный с шумом дефекта межжелудочковой перегородки?
До 1 года утолщенные фетальные легочные артериолы могут не претерпеть обратное развитие, достаточное для поддержания нормального давления в легочной артерии, т.к. последнее старается приспособиться к увеличенному сбросу крови. Несмотря на это, считается, что примерно у трети новорожденных с персистирующим артериальным протоком непрерывный шум (с коротким диастолическим компонентом) выслушивается в течение, по меньшей мере, нескольких часов, пока еще открыт фетальный проток (в норме он остается открытым на протяжении педели), а большинство типичных шумов персистирующего артериального протока появляется в возрасте 6 недель.
Примечание:
примерно у 12% новорожденных на протяжении первых нескольких часов возникает сброс крови справа налево, особенно во время крика.
4. В какой момент во время систолы типичный шум персистирующего артериального протока достигает своей максимальной интенсивности?
Шум достигает своего максимума или одновременно со вторым сердечным тоном, или немного раньше него; затем после второго тона громкость шума уменьшается.
Примечания:
а. Аорто-легочный градиент давления не в точности отражает форму шума, т.к. градиент давления максимален в середине систолы, а шум достигает своего максимума в конце систолического интервала. Форма шума в большей степени связана с ускорением кровотока, чем с градиентом давления. Чем раньше возникает систолический пик (шума), тем больше диаметр артериального протока, т.к. было показано, что при значительном сбросе крови пик шума возникает задолго перед аортальным компонентом второго сердечного тона,
б. Если персистирующий аортальный проток впадает в аорту в области низкого давления дистальнее места коарктации, то непрерывный шум все же может выслушиваться. Дело в том, что, несмотря на снижение пульсового давления, среднее Давление ниже места коарктации практически не отличается от нормального среднего давления в аорте.
Громкость и место выслушивания шума
1. Где выслушивается (а) самый громкий и (б) второй по громкости шум при персистирующем артериальном протоке?
а. Наиболее громкий шум выслушивается во втором межреберье слева от грудины.
б. Второй по громкости шум выслушивается в первом межреберье слева.
Примечания:
а. При правостороннем расположении дуги аорты шум персистирующего артериального протока может лучше всего выслушиваться в первом или во втором межреберье справа от грудины.
б. Если непрерывный шум не связан с персистирующим артериальным протоком, а обусловлен каким-либо иным источником в грудной клетке или в сердце, то второй по громкости шум выслушивается в третьем межреберье слева.
2. Что может привести к транзиторному исчезновению шума персистирующего артериального протока без каких-либо изменений давления в легочной артерии?
а. Известно, что в некоторых случаях проток перекручивается или спазмируется и, таким образом, закрывается. В одном клиническом наблюдении громкость шума при таком артериальном протоке парадоксально уменьшалась после введения метоксамина [101]. В другом случае шум периодически исчезал без четкой связи с каким-либо вешним воздействием, а во время оперативного вмешательства был обнаружен небольшой перегиб артериального протока [113]. Еще в одном наблюдении внутри протока была найдена клапаноподобная структура.
Примечания:
а. Постоянное закрытие артериального протока наступает при эндартериите вследствие инфекционного эндокардита или при тромбозе атероматозной бляшки.
б. Шум персистирующего артериального протока может быть замаскирован незначительным аортальным стенозом или аортальной регургитацией.
в. Дифференциальный диагноз между пилообразным шумом и непрерывным шумом при персистирующем артериальном протоке наиболее сложен в том случае, когда имеет место небольшой дефект межжелудочковой перегородки с нарастающим к аортальному компоненту второго тона систолическим шумом и убывающий диастолический шум аортальной регургитации.
Иные аускультативные признаки персистирующего артериального протока
1. Чем объясняется воздействие на типичный шум персистирующего артериального протока, оказываемое (а) вазопрессорными препаратами (такими, как метоксамин) и (б) вазодилататорами (такими, как амилнитрит)?
а. Вазопрессорные препараты увеличивают громкость шума благодаря увеличению аорто-легочного градиента давления
б. Амилнитрит уменьшает громкость шума за счет снижения указанного градиента.
Примечание:
При гиперкинетической легочной гипертензии возможно увеличение громкости шума благодаря тому, что амилнитрит может в большей степени расслабить гиперреактивпые легочные артериолы, чем снизить периферическое сосудистое сопротивление.
2. Перечислите аускультативные признаки массивного сброса крови через персистирующий артериальный проток (помимо непрерывного шума).
а. Парадоксальное расщепление второго сердечного тона
б. Митральный диастолический шум или даже тон открытия, обусловленные избыточным кровотоком через митральный клапан.
в. Множественные систолические щелчки или трескучие тоны (иногда называемые «вихревыми тонами»), особенно во второй половине систолического интервала и в начале диастолы.
Примечание:
Теоретически предполагалось, что вихревые тоны представляют собой «лобовое» столкновение потоков крови из артериального протока и легочной артерии. Обычно эти тоны выслушиваются лишь при значительном кровотоке по протоку и могут выявляться даже в тех случаях, когда диастолический компонент шума отсутствует или очень непродолжителен.
Персистирующий артериальный проток с высоким давлением в легочной артерии
1. Каким образом на основании одного лишь осмотра можно утверждать, что обратный сброс крови происходит через персистирующий артериальный проток, а не на уровне предсердий или желудочков? Иными словами, как при осмотре можно дифференцировать различные варианты синдрома Эйзенменгера?
При сбросе крови через персистирующий артериальный проток цианоз и утолщение концевых фаланг (изменения по типу «барабанных палочек») на пальцах стоп могут быть более выражены, чем на кистях. Это явление называется дифференцированным цианозом и утолщением концевых фаланг. (См. рис. 2 на стр. 34.)
Примечание:
Дифференцированный цианоз может быть выявлен под влиянием еще большего роста давления в легочной артерии при физической нагрузке. Начинающийся от легочной артерии проток часто впадает в аорту непосредственно ниже места отхождения левой подключичной артерии. В этом случае бедная кислородом кровь из легочной артерии поступает дистальнее левой подключичной артерии, и обе руки оказываются менее цианотичными и измененными, чем стопы. Однако если артериальный проток впадает в аорту на одном уровне с левой подключичной артерией, то в последнюю также может поступать ненасыщенная кислородом кровь, и пальцы на левой руке будут столь же цианотичными и деформированными (по типу «барабанных палочек»), что и на стопах.
2. Какой компонент непрерывного шума исчезает в первую очередь при повышении давления в легочной артерии, обусловленном легочной гипертензией?
Первым исчезает градиент давления во время диастолы и, соответственно, диастолический компонент шума.
Примечание:
Опубликовано клиническое описание взрослого пациента, у которого на фоне гиперкинетической легочной гипертензии и обширного сброса крови слева направо исчез систолический компонент шума и сохранился лишь пандиастолический шум.
Различия между шумом при персистирующем артериальном протоке и шумом дефекта аортолегочной перегородки
1. Что обозначается термином «дефект аортолегочной перегородки» (иногда именуемый «аортолегочным окном»)?
Дефект аортолегочной перегородки представляет собой отверстие между восходящей аортой и легочным стволом, расположенное примерно на 1 см выше клапанов легочной артерии.
2. Какие ключевые аускультативные признаки позволяют отличить шум персистирующего артериального протока от шума при дефекте аортолегочной перегородки?
Хотя наиболее громкий шум при обоих пороках сердца может выслушиваться во втором межреберье слева от грудины, второй по интенсивности шум при персистирующем артериальном протоке возникает на одно межреберье выше, в то время как при дефекте аортолегочной перегородки следующий по интенсивности шум чаще всего выслушивается на одно межреберье ниже (т.е. в третьем межреберье слева).
Примечание:
Непрерывный шум при персистирующем артериальном протоке более вероятен, чем при дефектах аортолегочной перегородки, потому что примерно в 15% случаев дефект аортолегочной перегородки настолько мал, что давление в легочной артерии не снижается до такого уровня, который необходим для существования непрерывного шума.
Венозное жужжание
1. Где лучше всего выслушивается венозное жужжание?
Непосредственно над ключицей медиальнее места прикрепления грудино-ключично-сосцевидной мышцы или между ножками последней. Венозное жужжание наилучшим образом выслушивается на правой стороне шеи.
Примечание:
Венозное жужжание обычно лучше выслушивается справа потому, что принимающая примерно две трети венозного оттока из полости черепа правая яремная вена крупнее, чем левая.
2. На что похоже венозное жужжание?
У одних пациентов венозное жужжание напоминает непрерывный рокот; в других случаях оно похоже на «шум моря», который слышится, если приложить к уху раковину морского моллюска. Иногда венозное жужжание представляет собой завывающий звук. Диастолический компонент венозного жужжания зачастую выше по частоте и громче, чем систолический. По всей вероятности, единственным тембром, который не встречается никогда, является собственно жужжание.
3. Чем обусловлено венозное жужжание?
Были предложены две теории, согласно которым причиной венозного жужжания являются:
а. Турбуленция, обусловленная слиянием потоков крови из внутренних яремных и подключичных вен и возникающая в месте впадения последних в верхнюю полую вену.
б. Передний изгиб внутренней яремной вены, обусловленный поперечным отростком первого шейного позвонка. (Было показано, что этот изгиб и громкость шума увеличиваются при повороте головы в противоположную сторону от места венозного жужжания.)
4. Каким образом можно выявить венозное жужжание в том случае, если его невозможно выслушать, просто приложив стетоскоп к шее?
а. Попросите пациента сесть, положив ноги на кровать для того, чтобы создать приток к сердцу максимального объема крови как из нижних отделов туловища, так и от головы.
б. Приложите колоколообразную воронку стетоскопа с правой стороны шеи как можно ближе к ключице и переднему краю грудино-ключично-сосцевидной мышцы или же между местами прикрепления последней. Для того чтобы обеспечить хорошую воздухоизоляцию без излишне сильного нажатия, может потребоваться колоколообразная воронка малых размеров. Слишком сильное прижатие воронки приведет к исчезновению венозного жужжания.
в. Попросите пациента повернуть голову в противоположную сторону. После достижения максимальной ротации поднимите подбородок пациента как можно выше (рис. 20).
Рис. 20. Маленькая колоколообразная воронка является неоценимым приспособлением, которое, будучи приложено спереди от грудино-ключично-сосцевидной мышцы, позволяет обеспечить хорошую воздухоизоляцию посредством легкого нажатия
г. Если выслушивается постоянное рокотание или завывание, то удостоверьтесь в наличии венозного жужжания, с умеренным усилием надавив пальцами на несколько сантиметров выше стетоскопа. При умеренном надавливании на внутреннюю яремную вену венозное жужжание исчезает.
5. Каково клиническое значение венозного жужжания, доступного выслушиванию без поворота головы?
Оно может свидетельствовать о том, что скорость циркуляции крови выше, чем в норме.
Примечания:
а. Венозное жужжание без каких-либо дополнительных приемов выслушивается у многих детей младшего возраста и лишь примерно у 10% здоровых лиц старше 50 лет. Однако для того, чтобы выявить венозное жужжание у пациентов старше 50 лет, примерно в половине случаев достаточно всего лишь повернуть и поднять голову. Явное (т.е. слышимое без каких-либо дополнительных приемов) венозное жужжание наиболее полезно для того, чтобы подтвердить наличие гипертиреоза у молодых или заподозрить клинически бессимптомный гипертиреоз у лиц пожилого возраста (т.е. гипертиреоз без явных субъективных или объективных признаков тиреотоксикоза, зачастую сочетающийся с мерцанием предсердий). Кроме того, явное венозное жужжание весьма часто выслушивается при тяжелой уремии с низким гематокритом, а также у беременных женщин.
б. Если венозное жужжание не только можно выслушать без дополнительных приемов, по и трудно заглушить, то оно является практически патогномоничным симптомом очень высокой скорости кровообращения (например, при тиреотоксикозе). При гиперкинетическом типе кровообращения венозное жужжание (непрерывный шум) также выслушивается над бедренными венами [120].
в. Хотя следует ожидать, что венозное жужжание будет выслушиваться у всех пациентов с диагностированным гипертиреозом, оно может исчезать при замедлении венозного кровотока вследствие сердечной недостаточности.
г. Хотя большинство тиреоидных шумов (bruits) представляют собой венозные жужжания, в некоторых случаях удается устранить венозное жужжание и выслушать скрывавшийся иод ним непрерывный шум над щитовидной железой.
6. Какие приемы позволяют устранить венозное жужжание помимо надавливания выше места наложения стетоскопа?
Для этого следует попросить пациента повернуть голову в ту же сторону, на которой выслушивается венозное жужжание, или уменьшить отток крови по яремным венам, переведя пациента в горизонтальное положение.
Примечания:
а. Если диастолический компонент венозного жужжания образован высокочастотными звуковыми колебаниями, то он способен передаваться на верхние отделы грудной клетки и может имитировать шум аортальной регургитации. Это венозное жужжание особенно легко спутать с аортальной регургитацией потому, что лишь диастолический компонент жужжания может проводиться вниз. Такая ложная аортальная регургитация может быть выявлена примерно у 10% больных с тяжелой уремией, анемией и венозным жужжанием.
б. Анемия сама по себе может стать причиной громкого венозного жужжания. У одного пациента с гематокритом, равным 30%, отмечалось венозное жужжание, которое прослушивалось самим пациентом как громкое рокотание в обоих ушах.
в. Венозное жужжание часто выслушивается над паховой областью у здоровых людей, находящихся в лежачем положении.
7. Чем помимо венозного жужжания может быть обусловлен непрерывный шум в надключичной области?
а. Посттравматической или врожденной артериовенозной фистулой.
б. Частичной обструкцией любой артерии, отходящей от аорты (синдромами дуги аорты).
Примечание:
Обусловленный стенозом ветвей аорты непрерывный шум говорит о плохом коллатеральном кровотоке дистальнее места обструкции. (При хорошем коллатеральном кровоснабжении давление в сосуде ниже стеноза повысится до такой степени, при которой не будет существовать постоянный градиент давления на уровне обструкции.)
8. Когда венозное жужжание имитирует шум персистирующего артериального протока?
Если (как это бывает у некоторых детей) венозное жужжание целиком проводится вниз на верхнюю половину грудной клетки.
Примечания:
а. При некоторых извитых артериальных протоках небольшого диаметра непрерывный шум может исчезать в сидячем положении. Венозное жужжание реагирует на перемену положения тела противоположным образом (т.е. усиливается в положении сидя).
б. У пациентов с полным аномальным впадением легочных вен в левую вертикальную вену (которая, в свою очередь, впадает в левую безымянную вену) турбулентный кровоток может издавать похожий на венозное жужжание непрерывный шум, громкость которого может быть максимальной немного ниже второго межреберного промежутка слева от грудины. Возможной причиной появления шума является частичная обструкция вертикальной вены между легочной артерией и левым главным бронхом. У таких пациентов может выслушиваться непрерывный шум венозного жужжания в первом и втором межреберьях справа, по всей вероятности, обусловленный аномальным впадением в верхнюю полую вену.
в. Венозное жужжание склонно исчезать на вдохе и во время диастолы, на протяжении которой высота звуковых колебаний может быть больше, чем в систолу.
г. У взрослых венозное жужжание никогда не проводится ниже ключицы.
Непрерывные шумы при стенозе легочной артерии и ее ветвей
1. Какие условия необходимы для того, чтобы стеноз легочной артерии мог стать источником непрерывного шума? (Это не относится к стенозу клапана легочной артерии.)
Стеноз легочной артерии должен быть множественным (т.е. должен иметь место стеноз нескольких ветвей легочной артерии) и обусловливать легочную гипертензию проксимальнее места обструкции. В эксперименте было установлено, что при стенозе одной из легочных артерий непрерывный шум возникает лишь в том случае, если пережата противоположная легочная артерия.
Примечания:
а. Множественные стенозы ветвей легочной артерии следует заподозрить в том случае, когда выявляется тяжелая легочная гипертензия с цианозом или без него и выслушивается непрерывный шум как над задней грудной стенкой, так и спереди, особенно если при рентгенологическом исследовании визуализируется неизмененная основная легочная артерия (легочный ствол).
б. Если имеют место тяжелые множественные стенозы легочных артерий, то источником непрерывного шума могут быть расширенные извитые бронхиальные артерии, снабжающие легкие кровью.
2. Где иногда выслушивается непрерывный шум в тех случаях, если массивный эмбол вызвал частичную обструкцию левой легочной артерии?
Под левой лопаткой. Этот шум может усиливаться на вдохе.
Примечание:
Аневризма грудной аорты может обусловить появление непрерывного легочного артериального шума за счет пережатия легочной артерии, при котором имеет место постоянный градиент давления выше и ниже места сужения.
Легочные артериовенозные фистулы
1. Что означает термин «легочная артериовенозная фистула»?
Это сброс крови справа налево из легочной артерии в легочную вену, обычно обусловленный врожденной аномалией.
2. Каким образом дыхание и положение тела влияют на непрерывный шум при легочной артериовенозной фистуле?
Этот шум обычно становится громче на вдохе благодаря инспираторному увеличению градиента давления между легочной артерией и легочной веной. Благодаря возникающему в положении лежа на стороне расположения аномалии или обусловленному подъемом диафрагмы в положении лежа на спине пережатию фистулы рассматриваемый шум может становиться тише или вовсе исчезать.
Примечания:
а. При легочных артериовенозных фистулах непрерывный шум выслушивается лишь примерно в 2/3 случаев.
б. Ключевыми диагностическими признаками, для выявления которых достаточно лишь осмотреть пациента, являются цианоз, утолщение концевых фаланг пальцев по типу «барабанных палочек», а также телеангиэктазии на коже и слизистых оболочках (синдром Рандю-Ослера-Вебера).
Непрерывный шум при бронхолегочных анастомозах
1. Что следует считать наиболее вероятной причиной непрерывного шума, выслушиваемого с обеих сторон от грудины, у пациента с цианозом и полным отсутствием легочной артерии на рентгенограмме органов грудной клетки?
Расширенные бронхиальные артерии, кровоснабжающие легкие в тех случаях, когда у пациента имеется:
а. Персистирующий артериальный ствол с маленькими легочными артериями или
б. Общий артериальный ствол с атрезией легочной артерии.
2. Какова наиболее вероятная причина одностороннего непрерывного шума у пациента с цианозом и шумом стеноза легочной артерии?
Тетрада Фалло, при которой:
а. Отсутствует одна из легочных артерий. В таких случаях источником непрерывного шума может быть коллатеральный кровоток по бронхиальным артериям с соответствующей стороны.
б. Одна из легочных артерий берет свое начало от аорты.
в. Имеется персистирующий артериальный проток. Однако при неосложненной тетраде Фалло непрерывный шум с большей вероятностью обусловлен коллатеральным кровотоком по бронхиальным артериям вследствие атрезии легочной артерии, т.к. сочетание персистирующего артериального протока с неосложненной тетрадой Фалло встречается очень редко [14; 87].
Примечание:
Непрерывный шум у цианотичного новорожденного ребенка может быть обусловлен атрезией митрального клапана с вынужденным сбросом крови слева направо через небольшой дефект межпредсердной перегородки или через растянутое овальное окно.
Непрерывные шумы при фистулах коронарной артерии или аорты с правыми камерами сердца
1. Чем еще помимо дефекта аортолегочной перегородки может быть обусловлен непрерывный шум, наиболее громкий или второй по интенсивности ниже второго межреберья слева от грудины?
а. Левой или правой (обычно дилатированной) коронарной артерией, сообщающейся с коронарным синусом, правым предсердием, правым желудочком или легочной артерией.
б. Прорывом синуса Вальсальвы в правое предсердие или в правый желудочек.
Примечания:
а. Для обоих указанных поражений характерна тенденция к диастолическому усилению (акцентуации) шума. Однако шум при разрыве синуса Вальсальвы обычно несколько громче, чем шум коронарной артерии, и зачастую имеет музыкальный тембр. Попытайтесь выявить дикротический пульс (см. стр. 63), который весьма часто наблюдается при разрыве синуса Вальсальвы.
б. Аномальная фистула коронарной артерии с правыми отделами сердца обычно обусловливает диастолическую акцентуацию непрерывного шума в связи с тем, что во время диастолы коронарный кровоток больше, чем в систолу.
в. При аномальном отхождении левой коронарной артерии от легочного ствола у взрослых иногда может возникать пилообразный шум, который лучше всего выслушивается в четвертом межреберье слева от грудины. Уменьшение громкости диастолического компонента под влиянием вазопрессорного препарата (такого, как метоксамин) свидетельствует о том, что большинство коллатеральных сосудов проходят через межжелудочковую перегородку и пережимаются в ней.
г. При фистуле правой коронарной артерии с левым желудочком может возникать лишь диастолический шум, громкость которого в ряде случаев максимальна на верхушке или около левого края грудины. В то же время при такой фистуле может выслушиваться и пилообразный шум, диастолический компонент которого является доминирующим и наиболее громок в эпигастрии.
д. Если непрерывный шум негромок и обусловлен фистулой левой коронарной артерии с легочной артерией, то в третьем и четвертом межреберьях может выслушиваться лишь диастолический компонент шума, имитирующий аортальную регургитацию.
2. Какие аномальные сообщения коронарной артерии могут иметь место, если непрерывный шум наиболее громок: (а) во втором или третьем межреберье справа от грудины; (б) во втором межреберье слева от грудины; (в) около левого края нижней части грудины; (г) над верхней частью грудины и (д) над нижней частью грудины? (Этот вопрос носит справочный характер и не предназначен для запоминания.)
а. Фистула правой коронарной артерии с правым предсердием.
б. Фистула левой коронарной артерии с легочной артерией. Фистула правой коронарной артерии с легочной артерией.
в. Фистула левой коронарной артерии с легочной артерией. Сообщение левой коронарной артерии или огибающей артерии с правым желудочком. Фистула правой коронарной артерии с легочной артерией или левой коронарной артерии с левым предсердием.
г. Фистула правой коронарной артерии с правым желудочком.
д. Фистула огибающей артерии с коронарным синусом. Сообщение левой коронарной артерии с легочной артерией или с верхушкой правого желудочка. Фистула правой коронарной артерии с коронарным синусом или правым предсердием. Фистула левой коронарной артерии с правым желудочком (рис. 21).
Рис. 21. Фистулы коронарной артерии зачастую позволяют судить о своей локализации по области, в которой выслушивается наиболее громкий шум
Примечание:
Если шум хорошо проводится к правому краю нижней части грудины или если лишь диастолический компонент шума более громок справа от грудины, то такой шум может свидетельствовать о фистуле правой коронарной артерии с правым предсердием или правым желудочком даже в тех случаях, когда громкость шума максимальна около левого края грудины.
3. Почему прорыв синуса Вальсальвы в правый желудочек может обусловливать диастолическую акцентуацию непрерывного шума?
Окружающая отверстие фистулы мышечная стенка может расслабляться во время диастолы, благодаря чему становится возможной более значительная регургитация.
Примечание:
Непрерывный шум, диастолический компонент которого громче систолического, весьма важно отличать от шума при персистирующем артериальном протоке. Поэтому иногда бывает полезным использовать прием, увеличивающий громкость диастолического компонента по сравнению с систолическим во всех случаях, когда шум не обусловлен персистирующим артериальным протоком. Обусловленное последействием приема Вальсальвы или изометрическим сжатием кисти повышение системного артериального давления усиливает любые диастолические компоненты непрерывного шума в том случае, если этот шум вызван прорывом синуса Вальсальвы в правый желудочек. Если же в результате выполнения указанных приемов диастолические компоненты становятся тише, то следует заподозрить фистулу коронарной артерии с правыми отделами сердца с коллатералями, проходящими через межжелудочковую перегородку.
4. В каких местах выслушивается наиболее громкий шум, если синус Вальсальвы прорывается: (а) в правый желудочек и (б) в правое предсердие?
а. Если синус Вальсальвы прорывается в правый желудочек, то шум будет наиболее громким в третьем межреберном промежутке слева или справа от грудины или около левого края грудины.
б. Если синус прорывается в правое предсердие, то максимально громкий шум будет выслушиваться около левого или правого края нижней части грудины, или же в эпигастральной области.
Примечание:
Если при повороте на правый бок в положении лежа шум смещается в правую половину грудной клетки, то весьма вероятно сообщение коронарной артерии с правым предсердием.
Непрерывные шумы при коарктации аорты
1. Чем обусловлен непрерывный шум при коарктации аорты?
Хотя при помощи внутриаортальной фонокардиографии было показано, что систолический и диастолический градиент давления над областью значительного сужения аорты создает непрерывный шум, наиболее вероятным источником выслушиваемого у пациентов с коарктацией аорты непрерывного шума все же является кровоток в коллатеральных межреберных артериях. При незначительной или умеренной коарктации выслушивается лишь систолический шум непосредственно над местом сужения аорты (чуть левее позвоночника в средней части грудной клетки).
2. Каким образом можно отличить шум при персистирующем артериальном протоке от шума при коарктации аорты посредством аускультации дорсальной поверхности грудной клетки?
Если шум на дорсальной поверхности грудной клетки выслушивается столь же легко или даже легче, чем спереди, то такой шум с гораздо большей вероятностью обусловлен коарктацией аорты (т.е. или коллатеральным кровотоком в грудной стенке, или собственно коарктацией).
Примечание:
Если непрерывный шум выслушивается лишь над задними отделами двух или трех нижних ребер, то следует заподозрить коарктацию брюшной аорты.
Шум молочной железы
1. Что является причиной шума молочной железы (mammary souffle)?
Этот непрерывный артериальный шум обусловлен обширным притоком крови к молочной железе во время беременности и лактации. Он выслушивается у небольшого числа беременных женщин.
Примечания:
а. То, что рассматриваемый шум возникает в поверхностных артериях молочной железы, доказывается следующим клиническим наблюдением. Так, для того чтобы шум перестал выслушиваться, в ряде случаев достаточно лишь плотно прижать стетоскоп или надавить рукой латеральнее места наложения стетоскопа. Высокая частота, систолическое усиление и отсутствие каких-либо изменений при выполнении приема Вальсальвы также свидетельствуют о том, что этот шум имеет скорее артериальное, чем венозное происхождение. Шум молочной железы обычно выслушивается вдоль левого края грудины, и его громкость редко превосходит 4 степень из 6. Кроме того, этот шум может исчезать в сидячем положении.
б. Шум молочной железы возникает спустя некоторое время после первого сердечного тона, зачастую накладывается на второй тон и заканчивается в начале диастолы. Задержка по отношению к первому тону объясняется временем, которое необходимо для того, чтобы изгнанная из левого желудочка кровь достигла артерий молочной железы. Соответственно, рассматриваемый шум следует отличать от непрерывных шумов иного происхождения. Шум молочной железы может быть систолическим, пилообразным или непрерывным. Он чаще выслушивается над левой, чем над правой молочной железой.
2. В каком триместре беременности появляется шум молочной железы и как долго он сохраняется после родов?
Хотя обычно этот шум выслушивается начиная со второго или третьего триместра беременности, он может впервые появиться и спустя неделю после родов. Продолжительность его существования обычно составляет от нескольких недель до двух месяцев.


