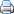Порядок действий сердчечно-легочной реанимации
Значение трех важнейших приемов сердечно-легочной реанимации в их логической последовательности сформулировано П. Сафаром в виде «правила АВС»: 1) aire way open – обеспечить проходимость дыхательных путей; 2) breath for victim – приступить к искусственному дыханию; 3) circulation his blood – восстановить кровообращение.
Восстановление проходимости дыхательных путей осуществляется тройным приемом по Сафару - запрокидывание головы, предельное смещение вперед нижней челюсти и открывание рта больного.
ИВЛ на этапе доврачебной помощи осуществляется «рот в рот» выдыхаемым воздухом. При этом об эффективности вдоха судят по подъему грудной клетки.
При отсутствии кровообращения немедленно приступают к непрямому массажу сердца. Пациент лежит на спине на твердой поверхности. Оказывающий помощь становится сбоку от пострадавшего и кисть одной руки кладет на нижнесрединную треть грудины, а кисть второй – сверху, поперек первой для увеличения давления. Плечи реаниматора должны находиться прямо над ладонями, руки в локтях не согнуты. Ритмичными толчками проксимальной части кисти надавливают на грудину с целью смещения ее в направлении к позвоночнику приблизительно на 4-5 см. Сила давления должна быть такой, чтобы на сонной или бедренной артерии один из участников бригады мог отчетливо определить искусственную пульсовую волну. Число сжатий грудной клетки должно быть 100 в 1 минуту. соотношение компрессий грудной клетки и искусственного дыхания у взрослых составляет 30 : 2 независимо от того, один или два человека проводят СЛР. У детей 15:2, если СЛР проводят 2 человека, 30:2 – если ее проводит 1 человек.
Если, несмотря на правильное проведение реанимации в течение 30 минут, признаки клинической смерти сохраняются, а специализированную бригаду скорой помощи вызвать невозможно, СЛЦР можно прекратить.
На II стадии на фоне ИВЛ и массажа сердца вводят медикаментозные средства.
Как можно быстрее, в идеале одновременно с началом массажа, в вену вводится адреналин и атропин. При невозможности в/в введения препараты применяют эндотрахеально в дозах, в 2-2,5 раза превышающих в/в у взрослых и в 10 раз – у детей. Предварительно препараты разводят 10мл дистиллированной воды.
Каждые 3-5 минут вводят 1 мг адреналина в/в или 2-3 мл эндотрахеально.
Атропин – вводится 3 мг в/в однократно.
На II этапе проводится электрокардиография для определения вида остановки кровообращения.
Различают 3 вида остановки кровообращения:
- асистолия (изолиния на ЭКГ)
- фибрилляция желудочков – (некоординированные сокращения отдельных мышечных волокон), на ЭКГ - в виде беспорядочных зубцов разной амплитуды
- «неэффективное сердце» - электрическая активность сердца сохранена, но сердечные сокращения резко ослаблены или отсутствуют. На ЭКГ комплексы сохранены, но чаще они деформированы, с низкой амплитудой.
При фибрилляции желудочков эффективное средство восстановления сердечной деятельности – электрическая дефибрилляция. Рекомендуется проведение разрядов в 200, 200 и 360 Дж (4500 и 7000 В). Все последующие разряды - 360 Дж.
При фибрилляции желудочков после 3-его разряда вводится кордарон в начальной дозе 300 мг (в 20мл физраствора или 5%раствора глюкозы), повторно – по 150 мг ( максимум до 2 г). При отсутствии кордарона вводят лидокаин – 1-1,5 мг/кг каждые 3-5 минут до суммарной дозы 3 мг/кг.
Соду вводят (4% - 100 мл) только в случае тяжелого ацидоза, после 20-25 минут СЛЦР.
Сернокислая магнезия – 1-2 г в/в в течение 1-2 минут, повторить через 5-10мин.
Вторая стадия СЛЦР продолжается до восстановления сердечной деятельности. Если несмотря на осуществление всех вышеперечисленных мероприятий, на ЭКГ на протяжении 30 минут определяется прямая линия (асистолия), проведение СЛЦР прекращают.
III стадию проведения СЛЦР начинают после доставки больного в ОРИТ. Ее эффективность зависит от тяжести исходного состояния (до остановки кровообращения), длительности остановки кровообращения, выраженности нарушения основных жизненных функций и характера осложнений, которые возникли после реанимации.
Следует отметить, что если I–II этапы СЛЦР медсестра может и должна проводить самостоятельно, то лечебные мероприятия назначает только врач, а медсестра выполняет его назначения. Успех лечения больного во многом зависит от ухода за ним медицинской сестры. Возле постреанимационного больного устанавливается круглосуточный сестринский пост. Большое значение имеет правильное ведение медицинской документации (медсестра постоянно контролирует и регистрирует клинико-лабораторные данные, результаты мониторного наблюдения).
Различные осложнения реанимации связаны с отклонениями от изложенной выше методики. К асфиксии и необратимой остановке сердца приводит затянувшаяся интубация трахеи – дольше 15 с. Другое осложнение – разрыв паренхимы легких, напряженный пневмоторакс – возникает в ходе форсированного нагнетания воздуха под давлением и чаще наблюдается у детей раннего возраста. Неквалифицированное проведение наружного массажа сердца влечет за собой перелом ребер; относительно чаще это осложнение наблюдается у лиц пожилого возраста. Если при закрытом массаже сердца точка максимального давления на грудину чрезмерно смещена влево, то наряду с переломом ребер повреждается ткань легкого; если она смещена вниз, то может произойти разрыв печени; если вверх – перелом грудины. Эти осложнения в настоящее время считают грубыми погрешностями в методике оживления.
Одним из осложнений реанимации (особенно в тех случаях, когда не проводили интубацию трахеи) является регургитация желудочного содержимого в дыхательные пути. Она возникает вследствие попадания воздуха в желудок во время его форсированного вдувания. Как правило, это происходит в случае недостаточного запрокидывания головы, когда корень языка частично перекрывает вход в трахею, и основная часть воздуха поступает не в легкие, а в желудок и перерастягивает его. У больных в бессознательном состоянии кардиальный сфинктер расслаблен, поэтому содержимое желудка вытекает из него и попадает в легкие.
Признаки смерти мозга:
- отсутствие сознания, спонтанного дыхания, арефлексия
- нестабильная гемодинамика (АД поддерживается только стимулирующей терапией)
- прогрессивное снижение температуры тела
- отсутствие электрической активности на электроэнцефалограмме (прямая линия, зарегистрированная на протяжении 30 минут, дважды в сутки)
- отсутствие изменений на ЭЭГ после в/в введения раствора бемегрида
- отрицательная холодовая проба (отсутствие нистагма при введении в наружный слуховой проход 5 мл охлажденного физраствора
- отсутствие разницы содержания кислорода в притекающей (артериальной) и оттекающей от мозга (венозной) крови.
Какой бы совершенной ни была скорая помощь в настоящем и будущем, она будет запаздывать, если речь идет об острой остановке кровообращения и дыхания; 3-5 минут отделяют обратимое состояние – клиническую смерть от необратимых повреждений ЦНС и ряда органов, характерных для биологической смерти. Реальную помощь можно ожидать только от людей, находящихся в непосредственной близости от места происшествия. Практика оживления в полной мере доказала возможность успешного возвращения к жизни на улице и берегу водоема, в квартире и на производстве. Прекрасным доказательством этому являются десятки тысяч умерших и возвращенных к жизни, благодаря успешному применению четкой методики реанимации, сложившейся в наши дни.
Итак, человек, внезапно погибший у вас на глазах, не безнадежен. Помните, что только вы можете ему помочь. Торопитесь, ибо с каждой минутой его шансы на жизнь падают!
Чепкий Л.П. «Реаниматология и интенсивная терапия» , стр. 96-111.
Реанимация и ИТ при острой сердечно-сосудистой недостаточности.