Профилактика (от греч. prophylaktikos предохранительный) - совокупность мероприятий, направленных на предупреждение возникновения и распространения заболеваний, на охрану и укрепление здоровья.
Профилактика стоматологических заболеваний - это предупреждение возникновения и развития заболеваний полости рта. Данное направление должно быть приоритетным в современной стоматологии. Опыт многих стран показывает, что простого количественного увеличения персонала, финансирования и материального обеспечения стоматологической службы становится недостаточным, чтобы изменить сложившуюся ситуацию в распространенности и интенсивности кариеса зубов и заболеваний пародонта. Мировая стоматологическая практика убедительно доказала, что внедрение программ профилактики приводит к резкому снижению интенсивности кариеса зубов и болезней пародонта, значительному уменьшению случаев потери зубов в молодом возрасте и возрастанию количества детей и подростков с интактными зубами. Существенным доводом является и то, что стоимость профилактических методов, в среднем, в 20 раз ниже стоимости лечения уже возникших стоматологических заболеваний.
В настоящее время не имеет смысла продолжать выделение значительных материальных ресурсов на лечение тех состояний, которые могут быть предупреждены простыми и недорогими способами. Поэтому профилактика стоматологических заболеваний должна предусматривать внедрение системы общественных и индивидуальных комплексных предупредительных мер, направленных на создание условий, исключающих факторы риска возникновения стоматологических заболеваний.
Стоматологическая заболеваемость в нашей стране достаточно велика, и следует ожидать дальнейшего ее увеличения, если не будут изменены в благоприятном направлении условия, влияющие на развитие заболеваний. В настоящее время не вызывает сомнения целесообразность направления усилий всего общества на профилактику стоматологических заболеваний, особенно среди детей. И поэтому будущие врачи-стоматологи для работы в новых условиях должны иметь необходимые знания о принципах планирования, программах, средствах и методах профилактики основных стоматологических заболеваний. В связи с этим, мы надеемся, что подготовленное пособие, предназначенное для студентов, преподавателей и врачей, может оказаться полезным для знакомства с этой важной для всего общества проблемой.
РАСПРОСТРАНЕННОСТЬ И ИНТЕНСИВНОСТЬ ОСНОВНЫХ СТОМАТОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ СРЕДИ НАСЕЛЕНИЯ РОССИИ
Планирование программ оказания стоматологической помощи, в том числе и профилактической, во всем мире осуществляется на основании изучения стоматологической заболеваемости населения, которая и определяет стратегию науки и практики.
Особое внимание при этом уделяется изучению распространенности и интенсивности основных стоматологических заболеваний - кариеса зубов и болезней пародонта, поражающих большинство населения.
Результаты многочисленных исследований демонстрируют, что интенсивность этих заболеваний среди населения России высока.
Эпидемиологическое обследование 27 тысяч человек, проведенное сотрудниками кафедры профилактики стоматологических заболеваний в различных регионах России свидетельствует о достаточно раннем возникновении кариеса зубов.
Так, у трехлетних детей интенсивность кариеса временных зубов колеблется от 3, 0 (в Махачкале, Старом Осколе, Уфе) до 4, 9 - 5, 2 (в Бухте Провидения и г. Сеймчане Магаданской области) и составляет в среднем 3, 7 (по индексу кп), то есть у каждого трехлетнего российского ребенка почти 4 зуба поражены кариесом. Распространенность кариеса в этом возрасте варьирует от 14% до 78%.
К 6 годам наблюдается сочетанное поражение временных и постоянных зубов, в основном, первых моляров. Средняя распространенность кариеса постоянных зубов у этих детей составляет 52%, а интенсивность (по индексу КПУ) - 0, 7.
В дальнейшем, с возрастом, наблюдается значительное нарастание активности кариеса. Так, среди 12-летних школьников распространенность кариеса постоянных зубов колеблется от 61% до 96%. В Новосибирске, Тамбове, Твери кариес выявлен у 71-80% школьников, в Архангельске, Екатеринбурге, Красноярске, Москве, Санкт-Петербурге, Хабаровске - у 81-90%. Распространенность кариеса свыше 90% отмечена в Анадыре, Асбесте, Кемерово, Кунгуре, Магадане, Омске, Сочи.
Интенсивность кариеса зубов в этой возрастной группе также неодинакова - от 2, 1 (в Пензенской области) до 6, 6 (в Омской области). При сравнении данного показателя в разных регионах России, используя градации ВОЗ, очень низкого уровня интенсивности (КПУ 0-1, 1) выявить не удалось. Низкий уровень интенсивности кариеса (КПУ 1, 2-2, 6) отмечен у обследованных в Коломне, Тамбове, Чите, средний уровень (КПУ 2, 7 - 4, 4) вьывлен у школьников Махачкалы, Мурманска, Новосибирска, Твери, а высокий (КПУ 4, 5 - 6, 5) - в Архангельске, Омске, Сочи, Николаевске-на-Амуре.
К 15 годам распространенность и интенсивность кариеса увеличиваются,. и среднее количество пораженных зубов среди подростков в некоторых регионах достигает 8, 0.
У взрослого населения поражаемость зубов кариесом достигает 100%. В среднем у каждого пожилого человека (в группе 65 лет и старше) в полости рта остается 5-6 зубов.Что касается состояния тканей пародонта, то оно оказалось неудовлетворительным у большинства населения России, независимо от возраста и места проживания.
С сожалением приходится констатировать, что во всех регионах у 92-100% 12- и 15-летних детей имелись признаки заболевания пародонта:
кровоточивость десен (15-39%), зубной камень (54-82%) и даже пародонтальные карманы (до 4%).
Ситуация значительно ухудшалась к 35-44 годам и старше, когда практически у всех обследованных выявлялись более тяжелые поражения пародонта, с преобладанием зубного камня и пародонтальных карманов различной глубины.
Приведенные результаты свидетельствуют, что при отсутствии программ профилактики на популяционном уровне относительно невысокая поражаемость зубов кариесом и легкая степень заболеваний пародонта у детей и подростков переходит у взрослых в достаточно тяжелую форму, что, в свою очередь, приводит к увеличению потребности в терапевтическом, хирургическом и ортопедическом лечении.
Для правильного подхода к назначению средств профилактики необходимы теоретические знания о структуре и свойствах эмали, поверхностных образованиях на зубах, ротовой жидкости, фторидах и других факторах.
СТРУКТУРА И СВОЙСТВА ЭМАЛИ ЗУБА
Эмаль зуба является самой твердой тканью в организме человека, что обусловлено высоким содержанием в ней (до 95%) неорганических веществ, в то время как органические вещества составляют лишь 1,2% веса. Кроме того, в эмали присутствует вода, часть которой находится в свободном, а часть - в связанном виде. Органическое вещество в эмали располагается в виде ламелл, эмалевых пучков и веретен.
Органическая матрица эмали представляет собой макро-молекулярный комплекс, образованный фибриллярным протеидом и кальций связывающим белком при участии ионов кальция и полярных липидов. Этот комплекс обладает большим сродством с минеральной фазой, служит инициатором процесса кальцификации, регулируя рост кристаллов путем селективного связывания ионов кальция и действуя как своеобразная буферная система.
Минеральная основа эмали зубов представлена гексаго-нальными кристаллами гидрокси-, карбонат-, хлор-, фторапатитов. Менее 2% веса зрелой эмали составляют неапатитные формы, которые являются следами минерала, присутствовавшего во время развития зуба, а также результатом нарушения минерализации после его прорезывания.
Эмаль зуба состоит из эмалевых призм, объединенных в пучки, которые, изгибаясь, идут от эмалеводентинного соединения к поверхности зуба. Общее число призм в эмали составляет 5-12 миллионов в зависимости от размера зуба.
Между призмами располагаются микропространства, объем которых составляет 0, 5 - 5% объема эмали. Количество микропространств уменьшается с возрастом.
Структурной субмикроскопической единицей призмы являются кристаллы, которые располагаются почти параллельно направлению призмы в головке и под углом 20-45 градусов - в хвосте призмы.
Кристалл эмали состоит из многих молекул, однако, правильнее представить его в виде ионов. Стабильными в эмали являются не отдельные ионы, а кристаллическая решетка в целом, поэтому пропорции ионов в кальцифицированных тканях не строго фиксированы, а слегка варьируют в зависимости от условий их формирования.
Основными минеральными компонентами, из которых построены кристаллы апатитов, являются кальций (33-39%) и фосфаты (16-18%), соотношение которых в эмали в среднем составляет 1,67. Концентрация этих веществ снижается от поверхностного слоя, наиболее минерализованного, до более глубоких слоев. Различается минерализация и отдельных участков коронки зуба: наиболее минерализованы жевательные поверхности, наименее - придесневые области всех зубов, фиссуры.
В эмали присутствуют около 40 микроэлементов, концентрация которых различна. Все микроэлементы можно условно подразделить на три группы. К первой группе относятся вещества, концентрация которых выше в поверхностных слоях эмали - фтор, цинк, свинец, сурьма, железо. Вторую группу составляют элементы, содержание которых больше во внутренних слоях эмали - натрий, магний, карбонаты. К третьей группе веществ, равномерно распределенным по всей толщине эмали, относятся стронций, медь, алюминий, калий.
Осуществление процесса реминерализации эмали возможно благодаря свойствам, которыми обладают кристаллы гидроксиапатита. Эмаль ведет себя как пористая мембрана, и в глубину легче проходят небольшие ионы, чем большие молекулы, которые адсорбируются на поверхности и могут быть десорбированы без изменения формы кристаллов.
В апатите может обмениваться до трети ионов. Так, ионы кальция могут быть заменены ионами натрия, кремния, стронция, свинца, кадмия, гидроксония и других катионов. Ионы гидроксила могут обмениваться на ионы фтора, хлора и другие.
Проникновение веществ в эмаль и ионный обмен происходит в несколько этапов. С поверхности эмали через микропространства ионы проникают в водный слой кристалла, оттуда - на поверхность кристалла, и лишь в дальнейшем - с поверхности в различные отделы кристаллической решетки. Если первая стадия длится несколько минут, то третья - десятки дней.
Важную роль в минерализации зуба после его прорезывания играет такое физиологическое свойство эмали, как проницаемость (способность клеток и тканей пропускать газы, воду и растворенные в ней вещества). Проницаемость эмали для различных веществ неодинакова и зависит, например, от величины молекул или заряда иона проникающего вещества. Одновалентные ионы проникают лучше, чем двухвалентные, отрицательно заряженные частицы - лучше, чем положительно заряженные. Установлена высокая проникающая способность органических веществ и низкая - кальция и фосфатов (вероятно, вследствие соединения с апатитами эмали).
Неодинакова и проницаемость различных анатомических отделов зуба из-за неоднородности структуры. Наибольшая проницаемость отмечается в пришеечной области эмали, ямках, фиссурах. Разная проницаемость наблюдается в различных слоях эмали: средние слои более проницаемы, чем подповерхностные, наименее проницаемы поверхностные слои. С возрастом скорость и глубина проникновения веществ в эмаль уменьшается, вероятно, за счет уплотнения кристаллической решетки.
ПОВЕРХНОСТНЫЕ ОБРАЗОВАНИЯ НА ЗУБАХ
На поверхности зуба имеются кутикула, пелликула, а также зубной налет и зубной камень (при неудовлетворительной гигиене полости рта).
Кутикула, или редуцированный эпителий эмалевого органа, теряется вскоре после прорезывания, поэтому существенной роли в физиологии зуба не играет. Это образование, выявленное, в основном, в подповерхностном слое эмали, местами выходит на поверхность в виде микроскопической пленки. В некоторых местах кутикула в виде трубочки доходит до эмалево-дентинного соединения.
Пелликула (приобретенная кутикула) образуется из гликопротеидов слюны на поверхности зуба после его прорезывания. Если зуб контактирует со слюной, то при снятии пелликулы абразивом происходит ее быстрое восстановление. Пелликула является бесструктурным образованием, плотно фиксированным на поверхности зуба, и играет важную роль в избирательном прикреплении бактерий.
От состояния пелликулы зависят процессы диффузии и проницаемости в поверхностном слое эмали. В определенной степени эта оболочка защищает целостность структуры эмали, однако большое количество пелликулы не является показателем резистентности эмали.
Над пелликулой можно обнаружить зубной налет - плотное образование, состоящее из бактерий, расположенных внутри матрицы, которая образуется за счет белков, полисахаридов, липидов и некоторых неорганических веществ (кальция, фосфатов, магния, калия, натрия и др.)
Зубной налет прикреплен к поверхности зуба менее плотно, чем пелликула, в то же время, в отличие от пищевых остатков, его нельзя удалить простым полосканием. Зубной налет начинает накапливаться вскоре после чистки зубов, он образуется путем адсорбции микроорганизмов на поверхности эмали и растет за счет постоянного наслаивания новых бактерий, причем в определенной последовательности: вначале кокковая флора, а затем палочковидные и нитевидные бактерии. По мере роста налета и увеличения его толщины начинают преобладать анаэробные формы бактерий.
Налет обладает пористой структурой, что позволяет углеводам свободно проникать в его глубокие слои. При приеме мягкой пищи и употреблении значительного количества легкоферментируемых углеводов происходит его значительный и быстрый рост.
Чаще всего зубной налет располагается над десной, в пришеечной области, в фиссурах, причем у входа в фиссуры скапливается больше микроорганизмов, чем в глубине.
На 80-85% зубной налет состоит из воды. Что касается минеральных компонентов, то преобладают кальций, общие и неорганические фосфаты, фториды. Кальций в налете может быть связан с бактериями, внеклеточными белками или фосфатами, которые, в свою очередь, могут существовать в виде неорганического ортофосфата или органических соединений. Фторид в низких концентрациях присутствует в жидкости налета и в высоких - в цельном налете. Хотя механизм связывания фторида в налете окончательно не выяснен, существуют предположения, что происходит накопление иона внутри бактерий и образование внеклеточных комплексов с кальцием. Водная фаза (жидкость налета), составляющая 25-35% общего объема, располагается внеклеточно и является "средой инкубации" бактерий.
Зубной налет может быть белого, зеленого и коричневого цвета.
Мягкий белый зубной налет, видимый без окрашивания специальными растворами, накапливается преимущественно в период покоя речевого и жевательного аппарата и при отсутствии надлежащей гигиены полости рта. Этот вид зубного налета может являться причиной запаха изо рта, извращения вкусовых ощущений, а также служить центром минерализации при образовании зубного камня.
Зеленый зубной налет, чаще наблюдаемый у детей и молодых пациентов, располагается тонким слоем на губных поверхностях, преимущественно, фронтальных зубов. Появление этого налета связано с жизнедеятельностью хромогенных микроорганизмов, содержащих хлорофилл.
Коричневый зубной налет чаще встречается у курильщиков, а его цвет зависит от никотина и интенсивности курения. Он с трудом поддается очищению с помощью зубных щеток и паст, поэтому для его удаления зубы следует обрабатывать жесткими щетками и специальными мелкодисперсными пастами.
Коричневый зубной налет может встречаться и у некурящих за счет большого количества пломб из медной амальгамы, а также у лиц, работающих над изготовлением медных, латунных и бронзовых изделий. У детей налет такого цвета чаще образуется на молочных зубах при выделении со слюной большого количества невосстановленного железа, которое, соединяясь в полости рта с серой из распадающихся белковых веществ, и обуславливает окрашивание.
Кальцификация зубного налета приводит к образованию зубного камня, твердых отложений различной консистенции и окраски. Кристаллы фосфата кальция, которые откладываются внутри налета, могут быть тесно связаны с поверхностью эмали. Иногда, особенно при наличии деминерализации, трудно определить, где кончается эмаль и начинается камень. Для образования наддесневого зубного камня используются, в основном, минералы, поступающие из слюны, поддесневого камня - из десневой жидкости. Органическая часть камня представляет собой белково-полисахаридный комплекс, включающий клетки эпителия, лейкоциты, микроорганизмы, остатки пищи.
Отложение камня, иногда значительной толщины, происходит как в поддесневой, так и в наддесневой области. Кальцификация начинается в зубном налете, который присутствует на зубах, по крайней мере, несколько дней.
Наддесневой зубной камень чаще всего локализуется в области нижних фронтальных зубов и щечных поверхностей верхних моляров, где открыва-
ются протоки слюнных желез. При отсутствии гигиенического ухода образование камня происходит на зубах, не участвующих в акте жевания. Цвет камня (белый, желтый, коричневый) зависит от воздействия пищевых продуктов, никотина, а также окислов железа, меди и других веществ.
Поддесневой зубной камень выявляется лишь при зондировании. Обычно он темно-коричневого цвета с зеленоватым оттенком, формируется на шейке зуба в пределах десневой бороздки, на цементе корня, в пародонтальном кармане. Камень охватывает шейку зуба, часто образуя выступы, и плотно прикреплен к подлежащей поверхности.
Если у пациента образуется значительное количество зубного камня, то это может быть следствием снижения концентрации пирофосфата, ингибитора образования зубного камня или отсутствия специфического белка слюны, предотвращающего преципитацию фосфата кальция и рост кристаллов.
СТРОЕНИЕ И ФУНКЦИИ ПАРОДОНТА
Пародонт - сложный морфофункциональный комплекс тканей, окружающий и удерживающий зуб в альвеоле. Все составляющие пародонт элементы (десна, периодонт, костная ткань альвеолы и цемент) тесно связаны в развитии и строении, что обеспечивает выполнение разнообразных и весьма сложных функций - барьерной, трофической, пластической, опорно-удерживающей и др. В то же время, каждый отдельный элемент имеет свои особенности.
Десна на значительном протяжении лишена подслизистого слоя и собственно слизистая оболочка плотно срастается с надкостницей альвеолярного отростка челюсти. Многослойный плоский эпителий, покрывающий альвеолярную часть десны, содержит, наряду с базальным и шиповидным слоями, зернистый слой клеток с зернами кератина, и в нормальных условиях ороговевает, что обеспечивает защитную функцию в ответ на химические, механические и другие раздражители.
Строение основного (межклеточного) вещества десны также направлено на выполнение барьерной функции, повышенной регенерации, поддержание гомеостаза. Защиту десны от разнообразных раздражающих факторов, в том числе и микробных, обеспечивает система гиалуроновая кислота - гиалуронидаза. При повышении активности гиалуронидазы тканевого или микробного происхождения резко нарушается проницаемость основного вещества соединительной ткани и создаются условия для развития воспалительных изменений.
Волокнистые структуры с преобладанием коллагеновых волокон обеспечивают нормальную плотность десны. Клеточные элементы, и прежде всего, фибробласты, осуществляют коллагенообразование и обновление коллагена. Разнообразные клетки (микро- и макрофаги, плазматические, тучные и др.) обеспечивают функцию защиты (фагоцитоз, пиноцитоз, антителообразование).
В выяснении этиологии и патогенеза, а также при определении путей профилактики воспалительных заболеваний пародонта важное значение приобретает понятие об эпителиальном прикреплении к десневой бороздке.
Именно эти отделы пародонта являются барьером для различных раздражителей, в первую очередь, микробного происхождения, и именно в этих участках начинается патологический процесс воспалительного генеза.
Десневой бороздкой обозначают щелевидное пространство между поверхностью зуба и прилегающей десной. Десневая бороздка и эпителиальное прикрепление, выполняя для пародонта защитную функцию, имеют некоторые особенности строения эпителия и кровоснабжения, обеспечивающие выполнение этой функции.
Эпителий этого отдела никогда не ороговевает и состоит из нескольких слоев клеток, расположенных параллельно поверхности зуба и быстро обновляющихся (каждые 4-8 дней). Поверхностные клетки соединительного эпителия посредством гемидесмосом соединены с кристаллами апатита поверхности зуба через тонкий слой органического материала. Эпителиальное прикрепление не прилежит к поверхности зуба, а плотно срастается с ней, и пока этот барьер не поврежден, подлежащие пародонтальные ткани не инфицированы.
В защитной функции пародонта важную роль играет десневая жидкость. Она представляет собой нечто среднее между транссудатом и экссудатом и содержит ферменты, участвующие в углеводном, белковом и других видах обмена. В норме активность некоторых ферментов десневой жидкости в 8-10 раз превышает аналогичные показатели в сыворотке крови. Содержащиеся в десневой жидкости белки, в том числе иммуноглобулины, обладают теми же свойствами, что и белки плазмы.
В десневой жидкости постоянно обнаруживаются лейкоциты, количество которых значительно возрастает при воспалении, что является защитной реакцией организма в ответ на повреждение слизистой оболочки полости рта, в частности, пародонта. В десневую жидкость лейкоциты поступают через эпителий десневой борозды под влиянием хемотаксиса. Кроме того, в десневой жидкости содержатся цитотоксические вещества микробного происхождения (молочная кислота, аммиак, бактериальные эндотоксины), количество которых увеличивается при воспалении. Эти продукты (цито-токсины) способны разрушать клетки и имеют важное значение в патогенезе воспалительньтх заболеваний пародонта.
РОТОВАЯ ЖИДКОСТЬ
Ротовая жидкость или смешанная слюна обеспечивает нормальное функциональное состояние зубов и слизистой оболочки полости рта. Она состоит из секрета слюнных желез, клеток эпителия, лейкоцитов, микроорганизмов и остатков пищи.
На состав и свойства ротовой жидкости влияют различные факторы: общее состояние организма, функциональная полноценность слюнных желез, скорость секреции слюны, наличие пищевых остатков, гигиеническое состояние полости рта.
В норме в сутки секретируется около 500 мл слюны, из них примерно 200 мл - во время еды, а остальная часть - в состоянии покоя. С возрастом секреция слюны понижается, и это оказывает неблагоприятное воздействие на
ткани полости рта.
При снижении секреции слюны в полости рта наблюдаются многочисленные неблагоприятные проявления: ощущение сухости, затруднения при проглатывании твердой пищи и при разговоре, увеличение интенсивности поражения твердых тканей зубов.
Согласно современным представлениям, слюна присутствует в ротовой полости в виде тонкого слоя толщиной около 0,1 мм вокруг зубов и мягких тканей полости рта. Важным фактором клиренса различных веществ из слюны является скорость передвижения этого тонкого слоя над зубным налетом. Поскольку она неодинакова в разных отделах полости рта, неодинакова и скорость удаления вредных веществ, что влияет на поражаемость кариесом разных поверхностей зубов.
Слюна содержит около 0,58% неорганических и органических веществ. Среди неорганических веществ значительную роль играют минеральные компоненты (кальций, фосфаты, фторид и другие микроэлементы), с помощью которых поддерживается динамическое равновесие между эмалью и слюной.
После прорезывания зуба ротовая жидкость обеспечивает "созревание" структуры эмали и изменение ее состава. Слюна способствует образованию пелликулы на поверхности эмали, которая в определенной степени препятствует воздействию кислот. За счет постоянного насыщения компонентами слюны с возрастом растворимость эмали понижается, что обеспечивает более высокую резистентность к кариесу.
В физиологических условиях существует равновесие между тканями зуба и окружающей средой. В норме смешанная слюна перенасыщена по отношению почти ко всем формам фосфата кальция, что создаст оптимальные условия для их поступления в эмаль. В результате снижения рН до 4-4,5 в полости рта после каждого приема углеводов слюна становится недонасыщенной кальцием, что способствует его выходу из эмали. Нейтрализация кислот и щелочей возможна благодаря буферным системам слюны (бикарбонатной, фосфатной и белковой), которая служит защитным механизмом против воздействия кислых продуктов.
Важными компонентами ротовой жидкости являются органические соединения: белки, углеводы, свободные аминокислоты, ферменты, витамины, некоторые органические кислоты.
Из белков слюны большое значение имеет муцин, который может в больших количествах связывать свободный кальций: 1 молекула белка связывает до 130 атомов кальция. Муцин способен адсорбироваться на поверхности зуба, образуя нерастворимую органическую пленку, что, с одной стороны, защищает зубы и слизистую полости рта от повреждений, а с другой -ингибирует диффузию ионов из слюны в твердые ткани.
Бактерицидные свойства слюны обусловлены выделением лейкина, лизоцима, опсонинов, бактериолизина.
В смешанной слюне присутствуют ферменты бактериального и секреторного происхождения (секретируемые слюнными железами), а также выделяемые при распаде лейкоцитов. Следует отметить, что ферментативная активность ротовой жидкости во многом зависит от количества пищевых остатков и микроорганизмов в полости рта, что, в свою очередь, является следствием недостаточного гигиенического ухода. В этих условиях некоторые штаммы микроорганизмов способны продуцировать значительное количество органических кислот, способствующих нарушению активности некоторых ферментов, в частности, амилазы.
Важными являются и другие свойства ротовой жидкости: плазмосвертывающая и фибринолитическая способность, создание гуморального барьера и поддержание иммунитета, механическое, химическое и биологическое очищение полости рта.
Благодаря многообразию свойств, ротовая жидкость имеет огромное значение в поддержании постоянства среды полости рта.
ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ КАРИЕСА ЗУБОВ И ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ПАРОДОНТА
Многочисленные исследования свидетельствуют о том, что основным фактором, способствующим возникновению кариеса зубов, является зубной налет.
Признано, что поражение твердых тканей как временных, так и постоянных зубов, происходит аналогичным путем.
Начальное поражение кариесом возникает в местах, где создаются благоприятные условия для накопления зубного налета.
При этом важным фактором в возникновении кариеса зубов является образование органических кислот. Стрептококки зубного налета используют в процессе своей жизнедеятельности углеводы, в результате чего образуются органические кислоты (молочная, пировиноградная, уксусная, яблочная и др.), которые вызывают понижение рН на ограниченном участке поверхности эмали. Вследствие этого, чем чаще происходит прием углеводов, тем больше вероятность снижения рН в области эмали. Наиболее ацидогенными микроорганизмами являются Streptococcus mutans, некоторые лактобациллы и актиномицеты. Большинство из них способно из сахаров пищи синтезировать внеклеточные полисахариды, которые включаются в матрицу зубного налета и способствуют прикреплению бактерий к поверхности зуба.
Имеет значение форма приема углеводов: наиболее неблагоприятное воздействие на зубы оказывают "липкие" углеводы, употребляемые в промежутках между основными приемами пищи. Очень важно и время контакта углеводов с поверхностью зуба. Однократный прием большого количества углеводов оказывает менее кариесогенное действие, чем частый и в небольшом количестве.
После употребления легко ферментируемых углеводов, особенно с низким молекулярным весом (глюкоза и сахароза), рН налета через 1-3 минуты падает до 4,4 - 5,0, тогда как возвращение к нормальным значениям происходит гораздо медленнее, иногда в течение 2 часов, особенно в области контакта между зубами.
Такое изменение концентрации водородных ионов представляет опасность для эмали, так как при величине рН ниже критического значения (около 5,5) может происходить растворение кристаллов - деминерализация эмали.
Этот процесс обратим, и при благоприятных условиях (присутствие в слюне необходимых концентраций кальция и фосфатов, нейтральном рН среды, окружающей зуб) равновесие может быть направлено в сторону восстановления кристаллов - реминерализации эмали.
Предполагают, что кислоты, образующиеся при метаболизме бактерий, активно диффундируют в сильно заряженные структуры эмали, где происходит их диссоциация и освобождение ионов водорода, которые вступают в реакцию с кристаллами.
Критическая величина рН неодинакова у разных пациентов, и она имеет большое значение в понимании роли микроорганизмов и влияния характера питания в развитии кариеса зубов.
На ранней стадии кариес представляет собой очаговую деминерализацию, возникающую вследствие изменения рН на поверхности эмали под зубным налетом. На этой стадии - «белого пятна» - патологический процесс обратим и возможна полная реминерализация эмали зуба. При этом поверхностный слой эмали сохраняется как за счет притока минеральных веществ из разрушающихся ее слоев, так и за счет поступления веществ из окружающей зуб среды. (Рис. 1).
Секрет слюнных желез при выделении из протоков перенасыщен кальцием и фосфатами, что обеспечивает поступление этих ионов в эмаль. Важное значение в поддержании нормального состояния полости рта, в том числе и зубов, принадлежит буферным свойствам слюны, которые обусловлены наличием в ней бикарбонатной, фосфатной и белковой буферных систем. Высокая активность кариозного процесса всегда сопровождается уменьшением буферной емкости слюны.
Ферменты ротовой жидкости влияют на процессы, происходящие в эмали. Их активность определяет многие процессы, в том числе и расщепление углеводов в полости рта до органических кислот, которые участвуют, в процессе деминерализации эмали. Возникает вопрос о влиянии общих заболеваний на возникновение и развитие кариеса зубов.
Результаты исследований показывают, что изменение общего состояния организма влияет на ткани полости рта посредством изменения состава ротовой жидкости. Нарушение слюноотделения влечет за собой изменение существующего в норме ионного равновесия между ротовой жидкостью и эмалью, что влечет за собой изменения в тканях зуба.
Следует отметить, что создание неблагоприятных условий в полости рта не всегда приводит к появлению очагов деминерализации, возникновение которых зависит от особенностей строения и химического состава тканей зуба. Многие из этих показателей обусловлены состоянием организма до и во время прорезывания зубов. Поэтому важно, чтобы во все периоды жизни человека, начиная с внутриутробного, были созданы условия для формирования полноценных структур твердых тканей зуба (полноценное питание, предупреждение общих заболеваний, поступление оптимального количества фторида и др.)
Недостаточно определена роль иммунологического состояния организма в период возникновения кариеса зубов. Известно, что секреторные иммуноглобулины тормозят прикрепление бактерий к поверхности зуба, вызывая их агглютинацию. Поэтому даже при недостаточном уходе за полостью рта, но высоком уровне секреторных иммуноглобулинов кариозных поражений может не быть или они будут единичными.
Важную роль в возникновении воспалительных заболеваний пародонта (гингивиты, пародонтиты) играет зубной налет, причем наибольшее значение придают Str. sangues, Bac. melonogenicus, Actinomyces viscosus и др. Эти микроорганизмы вызывают деструкцию тканей пародонта, включая и костную ткань альвеол.
Известно, что резорбция костной ткани остеокластами может быть обусловлена как непосредственной активацией их некоторыми микробными компонентами, так и иммунологической перестройкой, сенсибилизацией лимфоцитов, выделяющих лимфокин, который активирует остеокласты.
Как и любое воспаление, вызванное инфекционным агентом, воспаление тканей пародонта зависит не только от наличия микроорганизмов, но и от общего состояния всего организма. Остроту процесса, его клинико-морфологические особенности и исход воспаления определяет реактивность организма пациента.
В свете современных представлений о патогенезе заболеваний пародонта (RJ. Genco et al., 1990) можно выделить 4 этапа.
В ходе первого этапа происходит колонизация бактерий преимущественно Str. sanguis и Actinomyces, которые прочно прикрепляются к поверхности зуба, покрытой пелликулой. После этого осуществляется присоединение и других микроорганизмов, сопровождаемое их ростом и увеличением массы зубного налета в разных направлениях, в том числе, и в сторону верхушки зуба. Десневая жидкость, факторы роста и хемотаксиса способствуют миграции бактерий (аэробных и анаэробных) в десневую бороздку или пародонтальный карман, где они прикрепляются к поверхности зуба, эпителию кармана или другим микроорганизмам и могут противостоять току десневой жидкости.
В стадии инвазии целостные микроорганизмы или их фрагменты проникают в десну через эпителий бороздки или кармана на разную глубину вплоть до поверхности альвеолярной кости.
По мере поступления микроорганизмов или их фрагментов может происходить разрушение тканей. При этом надо принимать в расчет два механизма: а) прямое действие бактерий или продуктов их жизнедеятельности и б) непрямое действие, зависящее от состояния организма человека. Прямое токсическое влияние, подобное тому, которое оказывают экзотоксины или гистолитические ферменты (например, бактериальная коллагеназа), приводит к деструкции тканей пародонта. Кроме того, бактериальные компоненты могут способствовать выработке токсических продуктов организмом человека, которые ведут к деструкции тканей. Например, эндотоксины, выделяемые бактериями зубного налета, служат пусковым моментом для активизации макрофагов, в результате чего вырабатывается коллагеназа.
В стадии заживления происходит эпителизация тканей пародонта. Хотя об этом процессе известно не так много, но гистологические и клинические данные указывают, что в течении заболеваний пародонта различаются периоды обострения и ремиссии. Периоды ремиссии характеризуются уменьшением воспаления, восстановлением коллагеновых волокон десны и довольно часто фиброзом десны. Одновременно происходит изменение костных альвеолярных контуров, что прослеживается на рентгенограммах.
Хотя и можно описать четыре явно различимые стадии в патогенезе заболеваний пародонта, но их четкую последовательность не всегда можно выявить. Колонизация бактерии предшествует всем остальным этапам, тогда как инвазия и разрушение тканей могут происходить одновременно. Вероятно, факторы, которые оказывают влияние на проникновение бактерий в ткани, например, увеличенная проницаемость десны, являются важными в возникновении парод онтита. Стадия заживления четко отличается от этапов колонизации и инвазии и сменяет этап разрушения тканей.
Знание ведущих звеньев патогенеза воспалительных изменений в десне определяет выбор методов выявления ранних признаков патологии и способов профилактики с устранением факторов риска, среди которых выделяют местные и общие.
К местным факторам риска относят, в первую очередь, зубной налет и зубной камень. К их образованию и накоплению относят:
• чрезмерное употребление мягкой пищи;
• плохой гигиенический уход за полостью рта;
• уменьшение секреции слюны;
• нависающие края пломб;
• ортодонтические аппараты;
• аномалии расположения зубов (скученность, дистопия);
• механическое повреждение;
• химическая и физическая травмы.
Кроме того, важную роль в этом процессе играют зубочелюстные аномалии и деформации, ошибки при ортодонтическом и ортопедическом лечении. Имеют значение и аномалии развития слизистой оболочки полости рта: мелкое преддверие рта, выраженные тяжи слизистой оболочки, аномальное прикрепление уздечек губ и языка.
1Среди общих факторов необходимо прежде всего отметить различные эндокринные заболевания и эндокринопатии (сахарный диабет, гипофизарный нанизм, нарушение гормональной функции половой системы); нервносоматические заболевания, ревматизм, туберкулез, нарушение обмена веществ, гиповитаминозы и другие факторы.
В настоящее время знание факторов риска, их своевременное устранение позволяет предотвратить развитие заболеваний пародонта или уменьшить выраженность патологических изменений в тех случаях, когда полное устранение их невозможно.
РОЛЬ СОЕДИНЕНИЙ ФТОРА В ПРОФИЛАКТИКЕ СТОМАТОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
В отечественной литературе наиболее часто встречается понятие "фтор", но следует помнить, что препараты, применяемые для профилактики кариеса зубов — это не химически чистый фтор, а его соединения - фториды, где элемент содержится в виде фторид-иона, связанного с каким-либо катионом.
Вероятно, самое раннее упоминание об эффекте фторидов найдено у поэта Маркуса Валериуса Мартиалиса (40— 104 г. г.). Описывая зубы Таис, подруги Александра Македонского, он писал: "У Таис черные зубы, у Лакении — белые, как снег. Почему? У второй зубы куплены, у первой — ее собственные". По-видимому, черные зубы были широко распространены в вулканической области Италии, где жил Мартиалис, и являлись проявлением влияния избытка фторидов на развивающуюся эмаль зуба.
Еще одно упоминание о влиянии фторидов встречается в исландской литературе тысячелетней давности. После вулканического извержения овцы ели траву, загрязненную упавшей золой, заболевали, и у них возникали симптомы, которые теперь можно интерпретировать как острое или хроническое отравление фторидами.
В конце XIX века были описаны два события. В 1886 г. Moisson выделил элементарный фтор. Многие ученые описали нарушение вегетации в окрестностях медеплавильных заводов, производящих плавиковую кислоту, суперфосфаты, стекло.
В 1931г. три различные группы исследователей открыли, что причиной дефекта зубов, известного как крапчатость, является избыток фторида в питьевой воде. В это же время T.Dean исследовал распространенность пятнистого поражения зубов в некоторых штатах Америки и отметил, что при увеличении крапчатости, кариес был выражен в меньшей степени. На основании этих данных было сделано предположение о возможности искусственного повышения содержания фторида в питьевой воде там где его концентрация низка, для снижения интенсивности кариеса.
Т. Dean в 1931г. обнаружил, что у людей, употреблявших воду из источников с содержанием фторида 1мг/л или выше, отмечалось на 50% меньше кариозных поражений, чем при концентрации 0,1—0,3 мг/л. Поскольку концентрация фторида, равная 1 мг/л, не сопровождалась появлением флюороза зубов, этот уровень был признан оптимальным.
Впервые искусственное фторирование питьевой воды было осуществлено в 2-х городах Америки. Эти исследования показали, что при минимальных усилиях и без значительных изменений характера питания интенсивность кариеса зубов может быть снижена на 60—70%. Результаты оказались
настолько впечатляющими, что фторирование питьевой воды стало активно внедряться в Америке и других странах. В 1966 г. фторирование воды стало одной из самых важных современных общественных мер охраны здоровья.
Фтор составляет 0,065% элементов земной коры и является важным компонентом общего биогеохимического цикла, в котором протекает жизнь.
Фториды поступают в организм человека с водой, однако существуют и другие источники: продукты, лекарства, пестициды. Некоторые люди вдыхают соединения фтора, находящиеся в воздухе, на ряде производств. Сегодня значительная часть фторидов, поступающая в организм человека, является результатом человеческой деятельности. Потенциальными источниками эмиссии фтора являются производства фосфорной кислоты и суперфосфата, алюминия, стекла, серной кислоты, пластмасс и углеводородов. В окружающую среду промышленными предприятиями выбрасывается большое количество твердых продуктов, содержащих соединения фтора.
При изучении метаболизма фторида в организме человека оказалось, что эти соединения имеют сродство к минералам, из которых построены кости и зубы. Накопление подобных соединений происходит в тех участках скелетных тканей, которые контактируют с циркулирующими жидкостями (например, дентине, прилежащем к пульпе, поверхностной эмали).
Количество фторида, содержащегося в плазме крови и откладывающегося в тканях, напрямую зависит от его поступления в организм из различных источников, в первую очередь, из питьевой воды.
Процесс накопления фторида в тканях зуба наиболее интенсивно происходит во время формирования эмали и в первые годы после прорезывания зуба, когда осуществляется её минерализация.
Для временных зубов характерна более низкая концентрация фторида, чем для постоянных.
С возрастом концентрация фторида в постоянных зубах снижается, что, вероятно, связано с постепенной потерей эмали в результате стирания.
Распределение фторида в эмали зуба
Если рассмотреть распределение фторида в эмали зуба, то представится следующая картина.
Содержание фторида выше в поверхностных слоях эмали и понижается к глубоким слоям, причем в органической матрице эмали и дентина фторид не выявлен.
В области режущего края, жевательной поверхности зуба концентрация фторида значительно больше, чем в области шейки. Вероятно, данный феномен обусловлен тем, что режущий край формируется первым, более длительно развивается и минерализуется, вследствие чего адсорбирует больше фторида.
Однако это утверждение справедливо лишь для недавно прорезавшихся зубов, так как с возрастом именно в области шейки концентрация фторида становится выше, что можно объяснить стиранием эмали в области режущего края. В слюне концентрация фторида составляет 1 моль/л, или 0,019 ppm, что соответствует примерно 1/50 оптимального значения фторида в питьевой воде (1 ppm).
Концентрация фторида в налете колеблется от 4 до 50-60 ppm. При этом большая его часть связана, и лишь небольшое количество находится в ионной форме. В жидкой фазе налета может содержаться в 10 раз больше фторида, чем в слюне.
Наши представления о механизме действия фторидов изменяются в зависимости от получения новых научных данных.
В течение долгого времени профилактическое действие фторидсодержащих препаратов объясняли только образованием в эмали фторапатита.
При этом образование фторида кальция представлялось неблагоприятным, поскольку он растворим в слюне и быстро теряется из поверхностных слоев эмали.
Согласно современной концепции кариесстатическое действие фторида обеспечивается его накоплением в тканях и жидкостях полости рта. При снижении величины рН зубного налета из них выделяется свободный фторид, замедляющий процесс деминерализации эмали.
При регулярном введении фторида происходит пополнение таких запасов в виде глобул микрокристаллов фторида кальция, образующихся на поверхности эмали. Постоянное поступление даже небольших концентраций фторида, подобных тем, что присутствуют в зубных пастах, достаточно для поддержания резистентности эмали. В настоящее время признано, что после образования микрокристаллов фторида кальция они покрываются фосфатом кальция и белками, содержащимися в слюне. Фосфат-ионы адсорбируются на активных центрах кристаллов фторида кальция, что приводит к формированию поверхностного слоя фторидгидроксиапатита. Этот процесс значительно замедляет скорость растворения фторида кальция.
При уменьшении величины рН фторид кальция становится нестабильным, и фторид-ионы реагируют с ионами кальция и фосфатов, освобождающимися из эмали при формировании кариозного повреждения. При этом наблюдается репреципитация ионов в форме фторидапатита, который, таким образом, является результатом ингибирования кариеса. В процессе кислотной атаки фторид кальция действует как идеальный фторидвыделяющий агент.
Результаты исследований показывают, что прочно связанный фторид, включенный в кристаллическую решетку, можно считать потенциальным фактором защиты от кариеса. Однако в непосредственной реакции развития и ингибирования кариеса участвует фторид, находящийся на границе взаимодействия эмали и ротовой жидкости.
Для проникновения в жидкую фазу налета или эмаль фторид должен быть растворен в слюне. Движущая сила транспорта фторида в налет и жидкость эмали - концентрационный градиент, обусловленный разницей концентраций этого иона в разных средах. Поэтому, в настоящее время разрабатывается новое направление исследований: кинетика и концентрация фторида в различных слоях ротовой жидкости.
Исследования показали, что фторид эффективен и для профилактики кариеса корня зуба, поэтому его следует использовать во всех возрастных группах.
Фторид оказывает свое влияние двумя путями, воздействуя на эмаль зуба и на бактерии зубного налета.
Влияние поступающего извне фторида на эмаль зубов зависит от того, когда происходит это воздействие. Если оптимальные дозы фторида поступают до прорезывания зубов, то:
- увеличивается размер кристаллов гидроксиапатита;
- в гидроксиапатите происходит замещение гидроксильных групп (ОН) на ионы фтора с образованием кристаллов фторапатита;
- снижается содержание карбонатов;
- эмаль становится более прочной;
- фиссуры менее глубокие и более широкие.
Если фторид поступает после прорезывания зубов, то он снижает растворимость эмали, способствует реминерализации частично деминерализованной эмали.
Эти особенности определяют значительно большую эффективность использования системных по сравнению с местными методами введения фторида.
При воздействии фторида на бактерии зубного налета нарушается метаболизм патогенных бактерий без влияния на нормальную микрофлору полости рта, в результате чего снижается его кариесогенность.
Соединения фтора в слюне и налете ингибируют транспорт глюкозы в клетки патогенных бактерий и образование внеклеточных полисахаридов, которые формируют матрицу зубного налета. Низкие концентрации фторида способны подавлять активность ферментов, участвующих в образовании органических кислот, снижая их концентрацию.
Уровень фторид ов в зубном налете и слюне, хотя и низкий, однако является достаточным для того, чтобы значительно влиять на скорость развития кариеса. Следует подчеркнуть, что фторид не столько препятствует возникновению начального кариозного повреждения, сколько тормозит скорость его прогрессирования. Достичь включения фторида в интактную эмаль очень трудно, поэтому важно создать его низкие концентрации в жидкой фазе раннего кариозного повреждения.
Фтор может оказывать как полезное, так и вредное воздействие на людей, что зависит от принятой дозы. Еще Парацельс (1493—1541) говорил, что все вещества являются ядами, но правильная доза разделяет их на яды и лекарства.
Избыточный прием фторидов в течение многих лет может вести к флюорозу.
В избыточных концентрациях фториды токсичны: они могут ингибировать активность ферментов, убивать живые клетки, но эти действия оказывает активный фтор.
Применение фторидов для профилактики стоматологических заболеваний до настоящего времени вызывает оживленные дискуссии, несмотря на то, что использование для этой цели искусственно фторированной питьевой воды с концентрацией фторидов 1 мг/л не связано с негативными последствиями для человека.
Исследователи предполагают, что "оптимальный" прием фторида в день колеблется между 0,05 и 0,07 мг на кг веса. Общий прием фторида в день не должен превышать 0,1 мг/кг веса, чтобы избежать появления флюороза зубов и костей.
Национальная Академия Наук США предложила считать, что безопасен прием в день от 1,5 до 4 мг фторида.
Смертельной дозой для взрослых является прием 5-10 г фторида натрия (32—64 мг/кг веса). Для детей срочная помощь нужна при приеме фторида, начиная с 5 мг/кг веса.
Первыми проявлениями отравления фторидом являются тошнота, рвота, боль в животе. В качестве противоядия рекомендуется прием per os молока или известковой воды.
Симптомы, проявляющиеся при всасывании избытка препаратов фтора, многочисленны: флюороз, изменения слизистой желудка, снижение концентрационной способности почек.
У лиц, проживающих в области с оптимальным содержанием фторида в воде (около 1 ррм), распространенность очень слабых форм флюороза зубов составляет 15—20%, но это не является клинической или косметической проблемой. Возрастание флюороза обусловлено увеличенным приемом общего количества фторида во время развития зуба, и это поражение становится клинически выраженным при концентрации фторида в воде свыше 2 мг/л. При этом необходимо учитывать ежедневный прием фторидов из всех источников, включая продукты питания. Например, в областях, где содержание фторида в воде оптимально, дети получают в день 0,5 мг. Если это количество в воде составляет 1,6 - 1,8 мг/л, то в день в организм поступает 0,75—1 мг, и тогда суммарное количество фторидов может вызвать флюороз.
Всасывание фторида может происходить и при использовании препаратов для местной обработки зубов.
В пастах концентрация фторида составляет около 1000 ррм, при этом пациенты заглатывают примерно 25% этого количества, а маленькие дети — еще больше, поэтому у детей фторидсодержащие пасты можно использовать только под наблюдением родителей, начиная с 3-4 лет. В то же время 20-летний опыт применения фторидсодержащих зубных паст в скандинавских странах не дал случаев флюороза.
Растворы для полосканий содержат 0,05% NaF (0,023% F, что эквивалентно 230 ррм), или 0,2% (900 ррм F). Так же, как и при применении зубных паст, детьми заглатывается примерно 25% фторида, и результатом может быть развитие флюороза. Детям моложе 6 лет полоскания не рекомендуются, а у младших школьников объем раствора для полосканий не должен превышать 5 мл.
Чистка зубов фторидсодержащей пастой 2 раза в день дает количество фторида, аналогичное проглоченному с водой и пищей — 0,5 мг. Примерно одинаковое количество фторида поступает в результате 1 чистки зубов в сочетании с 1 полосканием или от 2 полосканий в день. Любой из этих источников фторида + 0, 5 мг из воды и пищи дают 1 мг в день, т. е. то количество, которое может вызвать флюороз у некоторых детей.
При аппликациях гелем с подкисленным фторид-фосфатом (APF) пациентами проглатывается от 15 до 100% (в среднем 30%), поэтому гели надо использовать с осторожностью, особенно у детей. При выполнении аппликации следует применять слюноотсос, а после окончания процедуры - тщательно полоскать полость рта в течение 30 секунд — 1 минуты.
Избыточное поступление фторида в организм во время формирования эмали может приводить к флюорозу, влиять на морфологию коронки, в результате чего образуются менее кариесвосприимчивые щели и фиссуры.
Точный механизм развития флюороза пока неизвестен, но высокий уровень фторидов в плазме может ингибировать удаление матрицы эмали во время фазы созревания. Флюорозная эмаль содержит больше фторида во внутренних слоях по сравнению с нормальной эмалью, является порозной и более чувствительной к переломам и истиранию.
Поступление фторида в концентрациях 0.7-1.2 ppm обуславливает снижение интенсивности кариеса зубов. При увеличении концентрации фторида до 1.5-3.0 ppm возможно возникновение флюороза зубов умеренной формы и низкой распространенности; 4.0-8.0 ppm - тяжелой формы флюороза зубов и умеренной формы флюороза костей скелета; 8.0 и более ppm - тяжелой формы флюороза зубов и костей скелета.
РЕМИНЕРАЛИЗАЦИЯ ЭМАЛИ ЗУБОВ
Для сохранения резистентной к кариесу эмали зубов требуется создание эффективных средств воздействия на нее.
В кристаллической решетке биологических апатитов имеются вакантные места и дефекты — отсутствие атома или колонок атомов, так называемые дислокации. Иногда в кристалле присутствует только одна колонка атомов без части кристаллической решетки, что является причиной быстрого проникновения кислот вдоль оси кристалла — со скоростью 500 ангстрем/сек.
Для процессов кристаллизации в эмали важен и ее органический матрикс, в состав которого входит кальций-связывающий белок, что необходимо для нуклеации и регулирования как роста кристаллов, так и колебаний концентрации ионов фтора в среде, окружающей эмаль.
Поверхностный слой эмали отличается от глубоких большей минерализацией, плотностью, микротвердостью, резистентностью к кариесу, более высоким содержанием микроэлементов, в том числе и фторида. Поверхностный слой эмали менее подвержен действию кислот, чем ее внутренние участки.
При декальцинации эмали, вызванной атакой органических кислот, происходит изменение формы, размеров и ориентации кристаллов гидроксиапатита.
В начальных стадиях кариеса патологический процесс, в основном, сосредоточен в поверхностных слоях эмали, что вызывает изменение ее физико-химических свойств, в результате чего появляется белое кариозное пятно.
Степень деминерализации эмали при кариесе зубов зависит от градиентов концентрации нейтральных комплексов кальция, фосфора, фторида и органических кислот, от структуры и химического состава эмали.
Менее стойки при деминерализации те соединения эмали, которые по химическому составу и строению отличаются от гидрокси апатита.
Поверхностный слой эмали в этой области относительно сохранен, что связано, вероятно, с разницей в химическом составе поверхностного и подповерхностного слоев эмали, с поступлением минеральных компонентов как из ротовой жидкости, так и из подповерхностного повреждения. На поверхности кариозного пятна формируется аморфная защитная пленка. Из поврежденного подповерхностного участка происходит потеря кальция, фосфора, магния, карбонатов, понижается плотность эмали, повышается ее растворимость.
При формировании очаговой деминерализации происходит преимущественно декальцинация. Во время ионного обмена ионы водорода до определенного предела могут поглощаться эмалью без разрушения ее структуры, но при этом снижается величина Са/Р коэффициента. Таким образом, эмаль является своего рода буферной системой по отношению к кислотам, действующим на ее поверхности. Важно, что этот процесс обратим, и при благоприятных условиях в полости рта или под воздействием реминерализирующих жидкостей ионы кальция могут поступать в кристаллическую решетку, вытесняя ионы водорода.
При кариесе достоверно уменьшается содержание кальция в роговой жидкости, что понижает скорость его поступления в эмаль и поддерживает сдвиг динамического равновесия на границе ротовая жидкость—эмаль в сторону процесса деминерализации. Кариес в стадии пятна — благоприятное время для реминерализации, так как органическая матрица эмали еще сохранена и может служить центрами нуклеации для роста кристаллов. В то же время, поскольку в этом процессе участвуют ионы кальция, деминерализация эмали может вызвать такие физико-химические изменения, которые, в конечном счете, приводят к протеолизу органической матрицы.
Для успешного лечения очаговой деминерализации эмали применяют препараты, которые восполняют дефекты кристаллической решетки, повышают резистентность эмали к действию кислот, понижают ее проницаемость.
Реминерализсащя — частичное восстановление платности поврежденной эмали, которое подобно минерализации незрелых зубов. Отличие же их состоит в том, что в первом случае вследствие предшествующей кариозной атаки каналы диффузии заполнены минералами, поступающими из подповерхностного слоя. Результатом этого является невозможность проникновения ионов из реминерализирующих растворов в глубокие слои эмали и гипоминерализованные области, в то время как при созревании зубов после прорезывания этот процесс происходит.
Диффузия в эмаль ионов кальция, фосфатов и фтора имеет свои особенности, что может быть вызвано разницей В поверхностном потенциале наружной эмали или в зарядах ионов кальция и фосфатов.
Воздействие на химический состав эмали зубов важно как в период закладки, развития и минерализации зубов, так и в период прорезывания и созревания эмали. С учетом сроков Прорезывания реминерализирующую терапию целесообразно начинать с 6 лет, что позволяет повысить резистентность эмали, причем первым этапом этого процесса должно быть обогащение эмали кальцием и фосфатами с последующим введением препаратов фтора, которые уменьшают проницаемость эмали.
В естественных условиях источником кальция, фосфора и фгоридов для эмали является ротовая жидкость, которая перенасыщена по отношению почти ко всем формам фосфата кальция. Зрелая эмаль может поглощать ионы фтора даже в таких Низких концентрациях, какие присутствуют в ротовой жидкости. Реминерализирующий потенциал слюны позволяет остановить кариес в стадии белого пятна в 50% случаев. Поэтому приходится прибегать к действию различных реминерализирующих средств, которые должны не только восполнить имевшиеся или появившиеся во время кариозной атаки дефекты в кристаллической решетке эмали, но и повысить ее резистентность.
По мнению большинства исследователей, реминерализирующие препараты должны включать в себя различные вещества, повышающие резистентность эмали: кальций, фосфор, фториды, стронций, цинк и др.
Сильными кариесстатическими свойствами обладают фтор, фосфор, к кариесогенным веществам относятся селен, кадмий, магний, свинец (Navia, 1972).
Важная роль в реминерализации эмали придается препаратам фосфора, которые повышают ион-селективные свойства эмали, изменяют ее адсорбционные возможности, благоприятствуют приему фторида в эмаль. Предполагают, что реминерализация растворами с концентрацией кальция 1 мМ стимулирует преимущественно рост кристаллов, а с концентрацией 3 мМ вызывает помимо роста и нуклеацию, что ограничивает размер кристаллов и уменьшает закупорку микропространств поверхностного слоя, препятствующую реминерализации в более глубоких слоях.
Об эффективности реминерализации можно судить по стабилизации или исчезновению белых пятен эмали, снижению прироста кариеса зубов. Под воздействием этих препаратов происходит интенсивное формирование кристаллов фторида кальция различной степени кристаллизации и формы, в результате чего образуется пленка толщиной в доли микрометра, покрывающая весь участок очаговой деминерализации и очень прочно связанная с матрицей эмали. Предполагают, что при реминерализации возникает не структурная, а сорбционная связь кальция, который может в дальнейшем служить источником для поступления ионов Са в дефектную кристаллическую решетку апатита деминерализованной эмали.
ИНДЕКСЫ, ИСПОЛЬЗУЕМЫЕ ПРИ СТОМАТОЛОГИЧЕСКОМ ОБСЛЕДОВАНИИ
Состояние полости рта оценивается рядом критериев и индексов. Обозначение зубов производят по международной цифровой системе:
МЕЖДУНАРОДНАЯ ЦИФРОВАЯ СИСТЕМА ОБОЗНАЧЕНИЯ ЗУБОВ ЧЕЛОВЕКА* ВРЕМЕННЫЕ ЗУБЫ:

Распространенность кариеса выражают в процентах. Для этого количество лиц, у которых найдены те или иные проявления кариеса зубов (кроме очаговой деминерализации), делят на общее количество обследованных в данной группе и умножают на 100.
Для того, чтобы оценить распространенность кариеса зубов в том или другом регионе или сравнить величину этого показателя в разных регионах, используют следующие оценочные критерии уровня распространенности среди 12-летних детей:
УРОВЕНЬ ИНТЕНСИВНОСТИ
НИЗКИЙ - 0-30%
СРЕДНИЙ - 31 - 80%
ВЫСОКИЙ - 81 - 100%
Для оценки интенсивности кариеса зубов используют следующие индексы:
а) интенсивность кариеса временных (молочных) зубов:
индекс кп (з) — сумма зубов, пораженных нелеченным кариесом и пломбированных у одного индивидуума;
индекс кп (n) — сумма поверхностей, пораженных нелеченным кариесом и пломбированных у одного индивидуума;
Для того, чтобы рассчитать среднюю величину индексов кп(з) и кп(п) в группе обследуемых, следует определить индекс у каждого обследованного, сложить все значения и полученную сумму разделить на количество человек в группе.
б) интенсивность кариеса постоянных зубов:
индекс КПУ(з) — сумма кариозных, пломбированных и удаленныхзубов у одного индивидуума;
индекс КПУ (п) — сумма всех поверхностей зубов, на которых диагностирован кариес или пломба у одного индивидуума. (Если зуб удален, то в этом индексе считают его за 5 поверхностей).
При определении данных индексов не учитывают ранние формы кариеса зубов в виде белых и пигментированных пятен.
Для того, чтобы рассчитать среднюю величину индексов для группы, следует найти сумму индивидуальных индексов и разделить ее на количество обследованных в данной группе.
в) оценка интенсивности кариеса зубов среди популяции.
Для сравнения интенсивности кариеса зубов между различными регионами или странами используют средние значения индекса КПУ.
ВОЗ различает 5 уровней интенсивности кариеса зубов:
ПАРОДОНТАЛЬНЫЕ ИНДЕКСЫ ИНДЕКС CPITN
Для оценки распространенности и интенсивности заболеваний пародонта практически во всех странах используют индекс нуждаемости в лечении заболеваний пародонта - CPITN. Этот индекс был предложен специалистами рабочей группы ВОЗ для оценки состояния тканей пародонта при проведении эпидемиологических обследований населения.
В настоящее время сфера применения индекса расширилась, и он используется для планирования и оценки эффективности программ профилактики, а также расчета необходимого количества стоматологического персонала. Кроме того, в настоящее время индекс CPITN применяется в клинической практике для обследования и мониторинга состояния пародонта у отдельных пациентов.
В связи с этим, можно считать индекс CPITN скрининговым тестом как на популяционном, так и на индивидуальном уровнях.
Этот индекс регистрирует только те клинические признаки, которые могут подвергнуться обратному развитию:
воспалительные изменения десны, о которых судят по кровоточивости, зубной камень. Индекс не регистрирует необратимых изменений (рецессию десны, подвижность зубов, потерю эпителиального прикрепления), не говорит об активности процесса и не может быть использован для планирования специфического клинического лечения у пациентов с развившимся пародонтитом.
Основные преимущества индекса CPITN — простота и скорость его определения, информативность и возможность сопоставления результатов.
Для определения индекса CPITN зубной ряд условно делится на 6 частей (секстантов), включающих следующие зубы:
Обследуют пародонт в каждом секстанте, причем для эпидемиологических целей только в области так называемых "индексных" зубов. При использовании индекса для клинической практики обследуют пародонт в области всех зубов и выделяют самое тяжелое поражение.
Следует помнить, что секстант обследуют, если в нем присутствуют два или больше зубов, не подлежащих удалению. Если в секстанте остается лишь один зуб, он включается в соседний секстант, а данный секстант исключается из осмотра.
У взрослого населения, начиная с 20 лет и старше, осматривают 10 индексных зубов, которые идентифицированы как наиболее информативные:
При обследовании каждой пары моляров учитывают и записывают только один код, характеризующий наихудшее состояние.
Для лиц моложе 20 лет во время эпидемиологического обследования осматривают 6 индексных зубов:
КОД 1: кровоточивость, наблюдаемая во время или после зондирования.
Примечание: кровоточивость может появиться сразу или через 10—30 сек. после зондирования.
КОД 2: зубной камень или другие факторы, задерживающие налет (нависающие края пломб и др.), видимы или ощущаются во время зондирования.
КОД 3: патологический карман 4 или 5 мм (край десны находится в черной области зонда или скрывается метка 3, 5 мм).
КОД 4: патологический карман глубиной 6 мм или более (при этом метка 5, 5 мм или черная область зонда скрываются в кармане).
КОД X: когда в секстанте присутствует только один зуб или нет ни одного зуба (третьи моляры исключаются, кроме тех случаев, когда они находятся на месте вторых моляров).
Для определения потребности в лечении заболеваний пародонта популяционные группы или отдельные пациенты могут быть отнесены к соответствующим категориям на основании следующих критериев.
0: КОД 0 (здоров) или Х (исключен) для всех 6-ти секстантов означает, что необходимости в лечении данного пациента нет.
1: КОД 1 или выше указывает, что данному пациенту необходимо улучшить гигиеническое состояние полости рта.
2: а) КОД 2 или выше указывает на необходимость проведения профессиональной гигиены и устранения факторов, способствующих задержке зубного налета. Кроме того, пациент нуждается в обучении гигиене полости рта.
б) КОД 3 указывает на необходимость гигиены полости рта и кюретажа, что обычно уменьшает воспаление и снижает глубину кармана до значений, равных или меньших 3 мм.
3: Секстант с КОДОМ 4 иногда можно успешно вылечить с помощью глубокого кюретажа и адекватной гигиены полости рта. В других случаях это лечение не помогает, и тогда требуется комплексное лечение, которое включает в себя глубокий кюретаж.
Распространенность и интенсивность болезней пародонта в популяции оценивают по результатам обследования 15-летних подростков.
Распространенность признаков поражения пародонта (подростки 15 лет)
Распространенность Кровоточивость Зубной десен камень
низкая 0 – 50% 0 – 20%
средняя 51 – 80% 21 – 50%
высокая 81 – 100% 51 – 100%
Уровень интенсивности признаков поражения пародонта (подростки 15 лет)
ИНДЕКС ГИНГИВИТА (РМА)
Для оценки тяжести гингивита (а в последующем и регистрации динамики процесса) используют папиллярно-маргинально-альвеолярный индекс (РМА). Предложены различные модификации этого индекса, но на практике чаще применяют индекс РМА в модификации Parma (1960).
Оценивают состояние десны у каждого зуба после окрашивания ее раствором Шиллера-Писарева. При этом воспаленные участки десны приобретают коричневую окраску за счет присутствия гликогена.

складывают коды, полученные при осмотре каждого из окрашенных зубов, и сумму делят на 6.
Оценка индекса РМА проводится по следующим кодам и критериям:
0 — отсутствие воспаления;
1 — воспаление только десневого сосочка (Р);
Для получения средней величины гигиенического индекса в группе детей складывают индивидуальные значения индекса для каждого ребенка и сумму делят на количество детей в группе.
УПРОЩЕННЫЙ ИНДЕКС ГИГИЕНЫ ПОЛОСТИ РТА (ИГР-У), (OHI-S), J. C. Green, J. R. Vermfflion, (1964)
Индекс позволяет раздельно оценить количество зубного налета и зубного камня.
Для определения индекса обследуют 6 зубов:
16, 11, 26, 31— вестибулярные поверхности 36, 46 — язычные поверхности
Оценка зубного налета может проводиться визуально или с помощью окрашивающих растворов (Шиллера-Писарева, фуксина, эритрозина).
КОДЫ И КРИТЕРИИ ОЦЕНКИ ЗУБНОГО НАЛЕТА
О — зубной налет не выявлен;
1 — мягкий зубной налет, покрывающий не более 1/3 поверхности зуба, или наличие любого количества окрашенных отложений (зеленых, коричневых и др.);
2 — мягкий зубной налет, покрывающий более 1/3, но менее 2/3 поверхности зуба;
3 — мягкий зубной налет, покрывающий более 2/3 поверхности зуба.
2 — воспаление маргинальной десны (М);
3 — воспаление альвеолярной десны (А).
Индекс РМА рассчитывают по формуле:
СУММА БАЛЛОВ
РМА = ---------------------- х 100%
З х число зубов
Количество зубов (при сохранении целостности зубных рядов) учитывается в зависимости от возраста:
6 – 11 лет - 24 зуба,
12 – 14 лет - 28 зубов,
15 лет и старше - 30 зубов.
Примечание: если есть отсутствующие зубы, то делят на число имеющихся в полости рта зубов.
В норме индекс РМА равен 0. Чем больше цифровое значение индекса, тем выше интенсивность гингивита.
ОЦЕНОЧНЫЕ КРИТЕРИИ ИНДЕКСА РМА:
30% и менее — легкая степень тяжести гингивита;
31—60 % — средняя степень тяжести;
61% и выше— тяжелая степень.
ОЦЕНКА ГИГИЕНЫ ПОЛОСТИ РТА
ГИГИЕНИЧЕСКИЙ ИНДЕКС Федорова-Володкиной (1971)
Индекс рекомендуется применять для оценки гигиенического состояния полости рта у детей до 5-6 лет.
Для определения индекса обследуют губную поверхность шести зубов:
43, 42, 41, 31, 32, 33
Окрашивают указанные зубы с помощью специальных растворов (Шиллера-Писарева, фуксина, эритрозина) и оценивают присутствие зубного налета с помощью следующих кодов:
1 — зубной налет не выявлен;
2 — окрашивание одной четверти поверхности коронки зуба;
3 — окрашивание половины поверхности коронки зуба;
4 — окрашивание трех четвертей поверхности коронки зуба;
5 — окрашивание всей поверхности коронки зуба. Для оценки
зубного налета, присутствующего у данного пациента,
Определение над- и поддесневого зубного камня проводят с помощью стоматологического зонда.
КОДЫ И КРИТЕРИИ ОЦЕНКИ ЗУБНОГО КАМНЯ
О — зубной камень не выявлен;
1 — наддесневой зубной камень, покрывающий не более 1/3 поверхности зуба;
2 — наддесневой зубной камень, покрывающий более 1/3, но менее 2/3 поверхности зуба, или наличие отдельных отложений поддесневого зубного камня в пришеечной области зуба;
3 — наддесневой зубной камень, покрывающий более 2/3 поверхности зуба, или значительные отложения поддесневого камня вокруг пришеечной области зуба.
Расчет индекса складывается из значений, полученных для каждого компонента индекса с делением на количество обследованных поверхностей, с последующим суммированием обоих значений.
Формула для расчета:
СУММА ЗНАЧЕНИЙ НАЛЕТА СУММА ЗНАЧЕНИЙ КАМНЯ
ИГР-У = ---------------------------------- + --------------------------------
В случае отсутствия индексного зуба можно обследовать соседний, но в пределах одноименной группы зубов. Искусственные коронки и части фиксированных протезов обследуют так же, как и зубы.
Обследуемая поверхность каждого зуба условно делится на 5 участков:
КОЛИЧ. ПОВЕРХНОСТЕЙ КОЛИЧ. ПОВЕРХНОСТЕЙ
ОЦЕНОЧНЫЕ КРИТЕРИИ
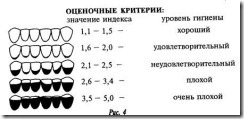
а) Значения ИГР-У: Уровень гигиены полости рта
0, 0 - 1, 2 хороший
1, 3 - 3, 0 удовлетворительный
3, 1 - 6, 0 плохой
б) Значения показателей зубного налета или зубного камня:
0, 0 - 0, 6 хороший
0, 7 - 1, 8 удовлетворительный
1, 9 - 3, 0 плохой
ИНДЕКС ЭФФЕКТИВНОСТИ ГИГИЕНЫ ПОЛОСТИ РТА (РНР) Podshadley, Haley, (1968)
Для количественной оценки зубного налета окрашивают 6 зубов:
16, 26, 11, 31— вестибулярные поверхности;
36, 46 — язычные поверхности.

рис.5
1 - медиальный
2 - дистальный
3 - срединно-окклюзионный
4 - центральный
5 - срединно-пришеечный
КОДЫ И КРИТЕРИИ ОЦЕНКИ ЗУБНОГО НАЛЕТА
О — отсутствие окрашивания 1 — выявлено окрашивание
Расчет индекса проводят, определяя код для каждого зуба путем сложения кодов для каждого участка. Затем суммируют коды для всех обследованных зубов и делят полученную сумму на число зубов:
Индекс рассчитывается по следующей формуле:
СУММА КОДОВ ВСЕХ ЗУБОВ
РНР = -----------------------------------------------------
КОЛИЧЕСТВО ОБСЛЕДОВАННЫХ ЗУБОВ
ОЦЕНОЧНЫЕ КРИТЕРИИ
Значение индекса Уровень гигиены
0 отличный
0, 1 - 0, 6 хороший
0, 7- 1, 6 удовлетворительный
1, 7 и более неудовлетворительный
СТОМАТОЛОГИЧЕСКИЙ ЭСТЕТИЧЕСКИЙ ИНДЕКС
N. C. Cons с соавт., (1986)
Для оценки состояния прикуса используется специальный стоматологический эстетический индекс. В клинике индекс применяется на индивидуальном уровне и при проведении эпидемиологического обследования населения.
Этот индекс определяет положение зубов и состояние прикуса в сагиттальном, вертикальном и трансверзальном направлениях.
Рекомендован для применения с 12-летнего возраста в ключевых возрастных группах.
Обследование проводят визуально и с помощью пугов-чатого зонда. Индекс включает в себя определение следующих компонентов:
· отсутствие зубов;
· скученность в резцовых сегментах;
· промежуток в резцовых сегментах;
· диастема;
· отклонения в переднем отделе на верхней челюсти;
· отклонения в переднем отделе на нижней челюсти;
· переднее верхнечелюстное перекрытие;
· переднее нижнечелюстное перекрытие;
· вертикальная передняя щель;
· передне заднее соотношение моляров.
Отсутствие зубов. Подсчитывают количество резцов, клыков и отклонение в переднем отделе на верхней и нижней челюстях. Отклонением от нормы считается положение, когда зуб повернут вокруг своей оси или находится вне дуги. Отклонение может быть со скученностью зубов или без нее.
премоляров на верхней и нижней челюстях (от 15 до 25 и от 35 до 45) и определяют число отсутствующих зубов этой группы.
Зубы не считаются удаленными, если:
1. при отсутствующем зубе пространство закрыто;
2. молочный зуб находится в зубном ряду, а постоянный еще не прорезался;
3. пространство восстановлено мостовидным протезом.
Скученность в резцовых сегментах. Каждый сегмент состоит из 4-х резцов.
Скученность - это состояние зубных дуг, когда имеющиеся между правым и левым клыками пространство недостаточно для размещения всех 4-х резцов в нормальном положении. Зубы могут быть повернуты или находиться вне линии дуги.
КОДЫ И КРИТЕРИИ ОЦЕНКИ
О - нет скученности
1 - скученность одного сегмента
2 - скученность двух сегментов
Промежуток в резцовых сегментах. Промежуток - это состояние, когда пространство, расположенное между правыми и левыми клыками, превышает необходимое пространство для расположения всех 4-х резцов в своем нормальном положении.
Если один из резцов имеет проксимальные поверхности без межзубного контакта, считается, что сегмент имеет промежуток. Если прикус смешанный, не надо считать пространство от недавно выпавшего временного зуба пустующим, если очевидно, что постоянный зуб скоро прорежется.
КОДЫ И КРИТЕРИИ:
О - нет промежутка в сегменте
1 - один сегмент с промежутком
2 - два сегмента с промежутком. При сомнении оценивают по более низкому баллу. Диастема – это промежуток между двумя постоянными центральными верхними резцами. Измерения проводят пуговчатым зондом на любом уровне между мезиальными поверхностями зубов и выражают в мм.
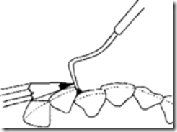
Рис. 6
Измеряют величину наибольшего отклонения между соседними зубами. Для этого кончик пуговчатого зонда помещают на губную поверхность наиболее отклоненного в язычном направлении или повернутого вокруг своей оси зуба под углом 90° к нормальной линии зубной дуги. Регистрируют в мм.
Переднее верхнечелюстное перекрытие. Измерение проводится в центральной окклюзии. Рабочую часть пародонтального зонда помещают параллельно окклюзионной плоскости и оценивают расстояние (в мм) от губно-резцового края наиболее выступающего верхнего резца по отношению к губной поверхности проецирующегося на него нижнего резца.
Этот компонент индекса не учитывается, если все верхние резцы отсутствуют и/или находятся в язычном положении (перекрестном прикусе). Если резцы смыкаются в край, то можно поставить код 0.
Переднее нижнечелюстное перекрытие. Оценивают этот признак, когда любой нижний резец выдвинут вперед или вестибулярно по отношению к противоположно находящемуся верхнему резцу. Регистрируют самое большое выдвижение зуба вперед (в мм). Измерения проводят так же, как и на верхней челюсти.
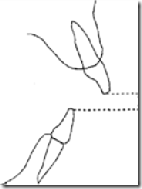
Рис. 7
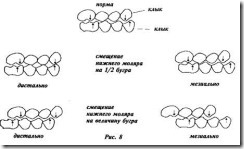
Если нет окклюзии на первых молярах из-за отсутствия одного или двух зубов, неполного прорезывания или нарушения их формы вследствие кариеса или пломбы, то определяют соотношения клыков или премоляров.
КОДЫ И КРИТЕРИИ:
О - норма
1 - смещение на 1/2 бугра мезиально или дистально по отношению к норме
2 - смещение на величину бугра мезиально или дистально по отношению к норме.
Стоматологический эстетический индекс позволяет проанализировать каждый из компонентов индекса или сгруппировать их по аномалиям зубных рядов, прикусу.
Вертикальная передняя щель. Это вертикальное расстояние между одноименными противоположными резцами (в мм).
Передне-заднее соотношение моляров. Определяется как соотношение постоянных верхних и нижних первых моляров в состоянии окклюзии справа и слева. Регистрируют самое большое отклонение от нормального соотношения моляров.
Этот компонент индекса не учитывают, если нижний резец повернут так, что одна часть режущего края находится лабиально по отношению к верхнему резцу.
МЕТОДЫ ПРОФИЛАКТИКИ ОСНОВНЫХ СТОМАТОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
К методам профилактики относятся:
¨ стоматологическое просвещение населения;
¨ обучение правилам рационального питания;
¨ обучение правилам гигиенического ухода за полостью рта;
¨ эндогенное использование препаратов фтора;
¨ применение средств местной профилактики;
¨ вторичная профилактика (санация полости рта).
СТОМАТОЛОГИЧЕСКОЕ ПРОСВЕЩЕНИЕ - МОТИВАЦИЯ НАСЕЛЕНИЯ К ПОДДЕРЖАНИЮ ЗДОРОВЬЯ ПОЛОСТИ РТА
Одним из основных компонентов любой программы профилактики является стоматологическое просвещение населения, которое должно предшествовать и сопутствовать обучению гигиене полости рта.
Стоматологическое просвещение включает в себя мотивацию населения в целом и индивидуума, в частности, к поддержанию здоровья, а также обучение правилам гигиены полости рта.
Стоматологическое просвещение - это предоставление населению любых познавательных возможностей для самооценки и выработки правил поведения и привычек, максимально исключающих факторы риска возникновения заболеваний и поддерживающих приемлемый уровень стоматологического здоровья. Этот метод профилактики касается населения всех возрастов.
Важную роль в сохранении стоматологического здоровья играет личная ответственность пациента.
Стоматологическое здоровье зависит от общего состояния организма, поведения и привычек человека, а также особенностей окружающей среды. (Рис. 9).
Специалисты должны вырабатывать у населения убежденность в необходимости регулярного ухода за полостью рта с целью предупреждения возникновения кариеса зубов и болезней пародонта.
Методы стоматологического просвещения - это беседы, лекции, семинары, уроки здоровья, игры и т. д.
Методы, предусматривающие заинтересованное участие населения, называются активными. Их преимуществом является непосредственная взаимосвязь и взаимодействие специалиста и аудитории, что обеспечивает наилучший эффект воздействия.
Методы, не требующие активного участия населения, называются пассивными. Они не требуют присутствия медицинского работника, воздействуют длительное время и на большую аудиторию. Недостатком их является отсутствие обратной связи между пациентами и специалистом. Однако, если уровень учебных материалов высок, эффект пассивных форм воздействия на население возрастает.
Косвенным критерием эффективности стоматологического просвещения могут служить результаты анкетирования населения по вопросам профилактики стоматологических заболеваний.
Средствами стоматологического просвещения являются: радио, телевидение, газеты, журналы, учебная литература, памятки, брошюры и т. д.
Стоматологическое просвещение в зависимости от количества населения, вовлеченного в просветительскую работу, подразделяют на 3 организационные формы: массовая, групповая, индивидуальная
Рис. 9

Убедить пациента изменить свои привычки или приобрести новые - очень трудный и долгий процесс, связанный с врожденной боязнью перемен, которая присуща человеку. Этот процесс идет медленными, повторяющимися шагами и на первых стадиях обратим. (Рис. 10).

На схеме представлены те ступени, которые надо преодолеть любому человеку для выработки полезной привычки. Он должен идти в теории - от знания - через понимание - до убеждения. Далее следуют практические этапы - выработка навыков выполнения каких-либо манипуляций, которая только путем многократных упражнений превращается в привычку - и тогда все происходит автоматически.
В стоматологическом просвещении, помимо врачей-стоматологов, должны участвовать психологи, педагоги и другие специалисты по обучению. В течение многих лет наша стоматологическая служба уделяла этому вопросу мало внимания, подходила к нему формально, и это является одной из причин недостаточной эффективности профилактики и роста интенсивности стоматологических заболеваний.
Для того, чтобы убедить население регулярно и правильно чистить зубы, необходимы усилия не только стоматологов, но и врачей других специальностей, а также среднего медицинского персонала, педагогов, воспитателей детских садов. Однако именно на стоматологах лежит основная ответственность за стоматологическое просвещение, поскольку они должны разрабатывать все информационные материалы и обучать других специалистов.
Форма проведения занятий с пациентами зависит от их возраста, образовательного и культурного уровня.
Целесообразно начинать мотивацию с педагогов и медицинских работников детских учреждений. Необходимо объяснить им цель и задачи профилактики в стоматологии, рассказать, как она будет проводиться в данном учреждении и какую помощь может оказать медицинский персонал.
После этого следует организовать встречи с родителями детей, объяснить им возможность и важность предотвращения заболеваний зубов и десен, рассказать о правилах и особенностях чистки зубов у детей.
К сожалению, родители не всегда уделяют должное внимание гигиеническому уходу за полостью рта своих детей. В то же время, именно семья оказывает самое важное влияние на ребенка, так как привычки родителей служат моделью для поведения детей.
Опыт многих исследователей свидетельствует, что необходимо привлекать родителей к выполнению программ, направленных на улучшение здоровья детей. При этом происходит улучшение стоматологического здоровья не только детей, но и родителей, потому что наиболее важны те манипуляции, которые люди проделывают сами.
Важным этапом является мотивация детей. Занятия с детьми должны быть строго дифференцированы в зависимости от их возраста: если с маленькими детьми лучше проводить занятия в форме игры, то со старшими разговаривать надо так же, как со взрослыми.
Мотивация взрослого населения особенно трудна, так как многие люди считают, что учиться им нет необходимости, что они достаточно знакомы с причинами возникновения кариеса и болезней десен и методами их предупреждения. Поэтому их надо убедить в необходимости изменения своих привычек для улучшения состояния полости рта.
Для того, чтобы произошло улучшение стоматологического здоровья на уровне популяции, необходимы усилия не только специалистов, но и общества в целом. Должно сформироваться общественное мнение, что заботиться о здоровье полости рта так же необходимо, как и о красоте своей внешности.
Все усилия, которые необходимо приложить, чтобы мотивировать людей на сохранение стоматологического здоровья, должны носить долговременный характер, и об этом следует помнить при планировании программ профилактики стоматологических заболеваний.
ОБУЧЕНИЕ ПРАВИЛАМ РАЦИОНАЛЬНОГО ПИТАНИЯ
В профилактике кариеса зубов и воспалительных заболеваний пародонта велика роль питания как составной части здорового образа жизни.
Питание может влиять на ткани зубов двумя путями:
во-первых, во время формирования зуба перед прорезыванием и, во-вторых, после прорезывания.
Для формирования резистентных к кариесу зубов одним из главных условий является полноценное в качественном и количественном отношении питание беременной женщины, включающее молочные продукты, минеральные вещества, витамины, овощи, фрукты. Не меньшее значение в формировании резистентности зубных тканей имеет питание в первый год жизни ребенка, когда идет закладка и развитие постоянных зубов. Идеальным питательным продуктом для новорожденного является молоко матери. Недостатки искусственного вскармливания детей необходимо максимально устранять путем дополнительного введения в организм ребенка фруктовых соков, овощных пюре и других продуктов.

На основе современных знаний можно утверждать, что очень важен местный эффект, оказываемый характером питания после прорезывания зубов.
Современный человек включает в свой рацион много углеводов, которые можно подразделить на две большие группы. К первой из них относятся легкоферментируемые углеводы - сахара и крахмал, прошедшие кулинарную обработку, в результате чего их могут усваивать бактерии полости рта; ко второй - сахарозаменители.
Сахарами являются сахароза, фруктоза, глюкоза, лактоза. Крахмалы содержатся в продуктах, приготовленных из зерна, картофеля, риса. В полости рта фермент амилаза расщепляет молекулу крахмала, в результате чего выделяется глюкоза.
Самыми выраженными кариесогенными свойствами обладает сахароза, почти такими же - сочетание глюкозы и фруктозы, тогда как использование только фруктозы или лактозы менее кариесогенно. При увеличении частоты приема легко ферментируемых углеводов равновесие между де- и реминерализацией сдвигается в неблагоприятную сторону, и наблюдается прогрессирование кариозного процесса. (Рис. 11).
Рис 11.
Бактерии используют данный тип углеводов для питания и построения матрицы зубного налета, и конечным продуктом этого процесса являются органические кислоты, которые вызывает деминерализацию эмали.
Возникновению и прогрессированию кариеса зубов у населения способствуют следующие особенности питания, характерные для современных условий:
* высокое содержание в пище легко ферментируемых углеводов, особенно сахара;
* увеличение частоты приема пищи;
* увеличение частоты приема пищи;
* уменьшение употребления пищи, требующей интенсивного жевания, которое приводит к повышению тока слюны и "естественному очищению полости рта";
* уменьшение потребления пищи, способствующей ингибированию кариеса зубов.
Более важна частота приема сахара, чем его общее количество, но в то же время эти показатели тесно коррелируют друг с другом.
Если потребление сахаров происходит одновременно с другой пищей, то их кариесогенность относительно снижается, и они оказывают гораздо меньше отрицательного влияния на зубы, чем сахара, употребляемые между основными приемами пищи.
Исследования показали, что после приема сахара его повышенная концентрация в полости рта сохраняется в течение 20-40 минут, и это время используется микрофлорой зубного налета для утилизации углеводных остатков, обладающих кариесогенным действием.
Естественно, что невозможно полностью исключить из питания сахар, не предлагая каких-либо альтернатив. Поэтому задачей исследователей было найти заменители сахарозы, особенно для тех продуктов и напитков, которые употребляются в промежутках между основными приемами пищи. Исследования, проведенные в Финляндии, Швеции, Англии, позволили установить, что производные сахаров (сорбитол, маннитол, малтитол, ксилитол и др.) не обладают кариесогенными свойствами.
Наилучшие результаты были получены при использовании ксилита, природного подсластителя, содержащегося в растениях, фруктах (клубнике), овощах (луке и моркови). Он такой же сладкий, как и природный сахар, однако не может использоваться бактериями налета.
Учитывая приведенные данные, в рекомендациях пациентам по снижению кариесогенного потенциала питания должны подчеркиваться:
* необходимость уменьшения общего потребления сахаров;
* польза снижения частоты потребления сахаров;
* значение уменьшения времени пребывания сахаров в полости рта;
* важность замены легко метаболизируемых сахаров на неметаболизируемые (сахарозаменители).
В рекомендациях по рациональному питанию не следует забывать о роли пищи как фактора самоочищения полости рта, естественного процесса освобождения от остатков пищи и мягкого зубного налета.
Одним из путей повышения самоочищения полости рта является прием твердой пищи (сырые овощи, твердые фрукты). Хорошая тренировка зубо-челюстной системы происходит при употреблении твердой сухой пищи, требующей обильного слюноотделения и длительного пережевывания.
Ее прием можно рекомендовать детям для воспитания у них привычки к жеванию, для интенсификации роста и развития зубо-челюстной системы.
Желательно употребление овощей и фруктов после приема сладкой, липкой, мягкой пищи, а также в промежутках между основными приемами пищи.
Таким образом, снижение неблагоприятного воздействия питания на ткани полости рта крайне необходимо для предупреждения кариеса зубов и болезней пародонта.


